Cadera Dolorosa
en Adulto Joven.
TRAUMATÓLOGO DE RODILLA DR. VILLANUEVA
¿Qué es la cadera dolorosa?
Abordamos la cadera dolorosa en el adulto joven o en pacientes jóvenes.
Aclarar primero que, cuando hablamos de prótesis de cadera, los pacientes jóvenes son aquellos menores de 55 años. El cirujano busca una mayor supervivencia de la prótesis por su edad y los pacientes esperan seguir con su actividad física.
La cadera dolorosa del adulto joven es una patología que ha cambiado de forma muy importante en los últimos tiempos.
Avances en las técnicas de diagnóstico por imagen y en las de tratamiento nos han permitido un mayor y mejor conocimiento de la fisiopatología de la coxartrosis y, en algunos casos, su prevención, si se detectan a tiempo los problemas que conducen a este desenlace.
Es fundamental una evaluación exhaustiva del paciente con el objeto de establecer un diagnóstico preciso que será la piedra angular donde se debe apoyar la toma de decisiones posterior.
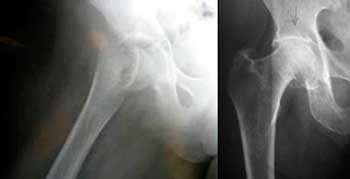
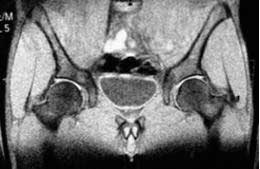
Los diferentes trastornos que causan dolor en la cadera y que, a su vez, originan un deterioro precoz de la misma tienen una presentación común como es la pérdida de función y el dolor.
Las opciones de tratamiento varían dependiendo de las causas primarias o de los factores predisponentes y del grado de afectación (terapia física, infiltraciones, artroscopia, osteotomía, prótesis de baja fricción, prótesis de recubrimiento).
Como en cualquier patología osteoarticular, la valoración inicial del paciente joven que acude a nuestra consulta presentando dolor en la cadera debe iniciarse con una detallada anamnesis, continuar con una buena exploración clínica y completarse con un estudio radiológico completo.
El comienzo y la progresión de la enfermedad, con frecuencia, no dependen de un solo factor sino de la confluencia de varios que provocan una limitación funcional y el deterioro precoz de la cadera.
La primera labor del especialista es la identificación de esos factores predisponentes, hacer un diagnóstico diferencial y clasificar a cada paciente dependiendo del tipo de problema.
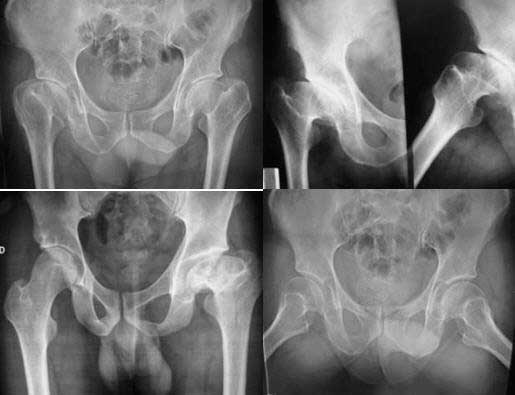
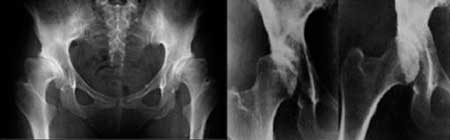
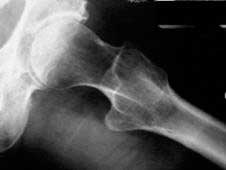
Cadera displásica en adulto joven con osteotomía femoral previa.

Tras esta valoración debemos poder determinar si:
-La localización del dolor es intraarticular, extraarticular en la proximidad de la articulación o extraarticular a distancia.
-Si hay o no deformidades o defectos estructurales en la cadera que puedan causar un grave deterioro de la articulación.
-La gravedad del deterioro articular.
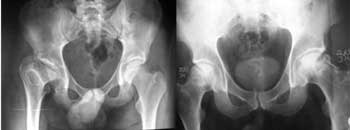
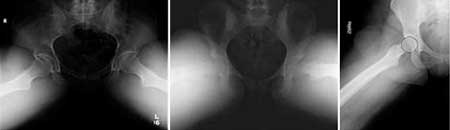
Dolor de cadera en pacientes adultos jóvenes.
El dolor referido a la cadera, por causas extraarticulares, puede tener su origen en enfermedades músculo esqueléticas o no músculo esqueléticas (genitourinarias, neurológicas, ginecológicas…).
Entre las músculo esqueléticas las enfermedades de la columna lumbosacra son la principal causa de dolor referido y la primera opción a considerar en el diagnóstico diferencial de dolor de cadera en el adulto joven.
Podemos realizar una RMN o EMG para ayudar a realizar el diagnóstico diferencial (hernias, protrusiones discales).
En los casos con alteraciones extraarticulares, como la “cadera en resorte”, el dolor suele localizarse en el trocánter mayor, en la cintilla iliotibial o en el trocánter menor y el psoas. Puede acompañarse de crujidos mecánicos o “encasquillamiento” de la cadera, relacionados con determinadas posturas.
Sin embargo este patrón no es exclusivo de las causas extraarticulares.
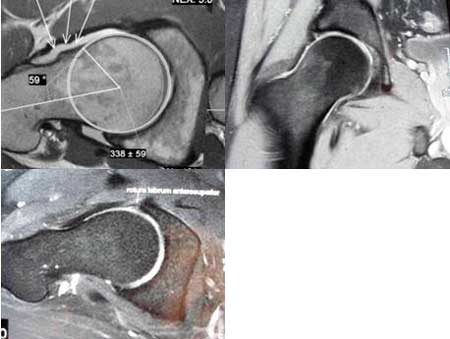
El dolor en la cadera, en la región lateral (trocánter mayor), que se relaciona con la actividad física, puede poner de manifiesto una cadera displásica o inestable o una inflamación de las partes blandas peritrocantéreas. También en estos casos el dolor inguinal puede acompañarse de bloqueos de la cadera, dolores mecánicos o “pinchazos articulares” pudiendo poner de manifiesto una lesión del labrum articular o del cartílago de la cabeza femoral.
En la mayoría de las ocasiones, el problema suele dar una sintomatología mixta de inestabilidad-fallos y pinzamiento con dolores de diferente naturaleza que engloban todo lo comentado anteriormente como ocurre en el caso del choque femoroacetabular del que hablaremos más adelante.
Vídeo ¿Es normal que duela una prótesis de cadera?
Historia clínica anamnesis del dolor de cadera en jóvenes.
La historia clínica debe ayudarnos a determinar el origen anatómico de los síntomas, las características clínicas de los mismos, el grado de limitación funcional y la actividad que desencadena los síntomas.
Como en cualquier enfermedad de nuestra especialidad debemos registrar los antecedentes personales del paciente: intervenciones previas, inicio de los síntomas, enfermedades durante la infancia, lesiones deportivas o consumo de fármacos.
Esta información es muy valiosa ya que puede proporcionar las claves para determinar la etiología y la evolución del trastorno de la cadera.
Los trastornos degenerativos de la cadera del paciente joven no suelen asociarse a un antecedente traumático claro, aunque las actividades deportivas, traumatismos menores o posturas forzadas pueden desencadenarlo o exacerbarlo.
Es importante determinar la limitación en la calidad de vida que le supone el problema al paciente; cuando ésta es importante, el deterioro de la articulación puede estar avanzado.
La primera prioridad es determinar el origen de las molestias de cadera del paciente joven para así poder identificar la patología en cuestión.
Una anamnesis detallada nos ayudará a clarificar el carácter, la localización, la duración e intensidad de los síntomas.
Debemos investigar la presencia de artropatías inflamatorias, osteonecrosis, si ha recibido tratamiento farmacológico con corticoides, la presencia de hábitos tóxicos como alcohol o tabaco, la actividad profesional del paciente, su nivel cultural y su habilidad para describir, de forma fiable, sus dolencias y para asimilar los protocolos de rehabilitación, tratamiento y las restricciones en la actividad física.
Como hemos descrito las causas pueden ser extraarticulares, de vecindad o a distancia, o intraarticulares, con o sin defecto estructural.
En general las alteraciones intraarticulares provocan dolor inguinal puro, con irradiación secundaria hacia el trocánter mayor, muslo o hacia la zona glútea.
El paciente lo localiza haciendo una pinza entre el dedo pulgar e índice “dolor en C”.
El cuadro clínico se confunde, con frecuencia, con tendinitis de la musculatura periacetabular (psoas, adductor, recto superior).
El paciente joven con dolor en la cadera puede referir chasquidos, bloqueos, debilidad, fallos o cojera tras los esfuerzos deportivos.
También es común que muchos de estos pacientes refieran pobre movilidad articular, confundido con una presunta falta de elasticidad.
Vídeo sobre la prótesis de cadera en pacientes jóvenes y causas de recambio de prótesis.
Diagnóstico con exploración de la cadera dolorosa en pacientes jóvenes.
La valoración inicial comprende la condición física del enfermo, la edad, la altura y el peso.
Es interesante ver la posición del paciente cuando se sienta en la consulta.
El paciente que padece un choque, o una lesión del labrum articular, tiende a permanecer recostado sobre el asiento, buscando una posición con una flexión de cadera inferior a 90º y con las piernas ligeramente en abducción (separación) al tener una limitación para la aducción (aproximación) y rotación interna.
Es muy raro que el enfermo se siente con las piernas cruzadas; eso es casi un criterio de exclusión de patología intrínseca de la cadera.
Otro dato esencial es ver la manera de caminar y el patrón de la marcha. En los estadios precoces de la enfermedad puede observarse una ligera debilidad del aparato abductor, dato verificable mediante la “maniobra de Trendelenburg” (el paciente no puede permanecer de pie y horizontal, sobre una sola pierna, sin apoyo o compensación oblicuando la pelvis o cogiéndose a algo).
Es importante valorar y comparar la longitud de ambas extremidades con el paciente de pie, viendo el equilibrio de la pelvis, y con el paciente tumbado y las piernas extendidas y flexionadas a 90º.
En ausencia de telerradiografías medir la distancia desde el ombligo hasta el maleolo medial de ambas piernas es el mejor método para ver las diferencias de longitud o la oblicuidad pélvica.
Antes de realizar las maniobras de provocación de dolor, exploramos el rango de movilidad de la cadera. Con una mano se bloquea la pelvis y con la otra se explora la cadera del mismo lado: flexión, abducción, aducción, rotación interna y externa, con la cadera en flexión y en extensión y se constata si éstas son dolorosas o no.
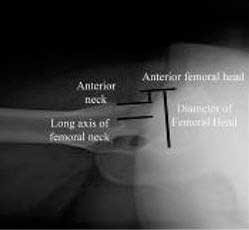
La limitación de la rotación interna, con un arco de movimiento de 15º o menos con la cadera en flexión de 90º, puede traducir la presencia de un choque femoroacetabular.
Un arco de movilidad limitado puede representar una contraindicación para la realización de una osteotomía.
Por ejemplo antes de realizar una osteotomía periacetabular, por una displasia, el arco de flexión ha de ser mayor de 100º, pues al mejorar la cobertura anterolateral puede perderse flexión.
También ha de considerarse que la realización de procesos de estabilización puede provocar atrapamientos secundario y requerir asociar procedimientos secundarios (ej. Osteotomía periacetabular mas ostecondroplastia cervicocefálica femoral).
a- Rotación pasiva interna y externa con la cadera en extensión.
b- Elevación de la pierna extendida contra resistencia.
Estas pruebas son las más específicas. Si ambas son positivas, el origen del problema es la cadera.
c-Maniobra de choque fémoro-acetabular.
Es la combinación de flexión, aducción y rotación interna: también es positiva en las roturas o desinserciones del labrum. En los casos avanzados, al hacer flexión de la cadera, el paciente lleva la pierna a rotación externa, para evitar el dolor por pinzamiento (“signo de Drehmann”).
d- Maniobra de aprensión.
Extensión, aducción y rotación externa: se desencadena dolor en el contexto de inestabilidad, lesión del labrum o en una displasia con cobertura insuficiente de la cabeza femoral y con inestabilidad anterior asociada. En displasias graves o moderadas suele ser positiva pero puede ser negativa en displasias leves. Esta prueba también puede orientarnos sobre la existencia de un choque femoroacetabular posterior.
e- Maniobras de provocación de los crujidos o resorte por el propio paciente, como la del iliopsoas. Se produce un chasquido cuando realizamos la flexión-abducción de cadera y rotación externa y luego llevamos la cadera a extensión y rotación interna. Hay un chasquido cuando el tendón del iliopsoas roza con la cápsula anterior o sobre la eminencia iliopectínea.
f- La “maniobra de FABER” explora la movilidad de la cadera en flexión de 90º, abducción y rotación externa, posición de “4”, con la pierna contraria extendida. Sirve para determinar si el dolor es originado en la articulación sacroilíaca o si el paciente localiza el dolor en la región anterolateral. Se compara la distancia desde la rodilla hasta la camilla con la de la pierna contraria y si existe asimetría.
g- Prueba de Thomas. Evalúa si hay contractura en flexión de la cadera. El paciente no puede tener la cadera extendida con la otra cadera en flexión. Puede aparecer un chasquido, por lesión del labrum o por resalte del psoas.
h- La “prueba de Ober” es utilizada para evaluar la tensión de la banda iliotobial y de la fascia lata. Se coloca al paciente en decúbito lateral, la cadera se abduce o separa pasivamente, con la rodilla en extensión, y si al dejar de sostenerla la extremidad no se aproxima, la prueba es positiva y nos indica una contractura de la banda iliotibial. Si duele puede indicar una incompetencia del ligamento redondo.
i- En decúbito prono podremos palpar la articulación sacroiliaca y ver si es el origen de un dolor referido. Para ver la contractura del músculo recto femoral podemos realizar la“prueba de Ely”. Flexionamos la rodilla en decúbito prono y, si existe contractura del recto o flexión de la pelvis esta se flexiona, separándose de la camilla.
Artículo escrito y verificado por el especialista en traumatología Dr. Villanueva.
Es el primer Español premiado y reconocido por la Academia Americana de Cirujanos Ortopédicos AAOS, por sus técnicas quirúrgicas.