Rotura de Ligamentos
Colaterales de la Rodilla.
TRAUMATÓLOGO DE RODILLA DR. VILLANUEVA
Los ligamentos colaterales
de la rodilla.
La lesión de los ligamentos colaterales de la rodilla (medial y lateral). Os explicamos en este artículos sus síntomas, causas, diagnóstico y tratamiento.
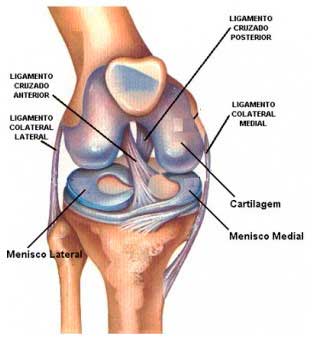
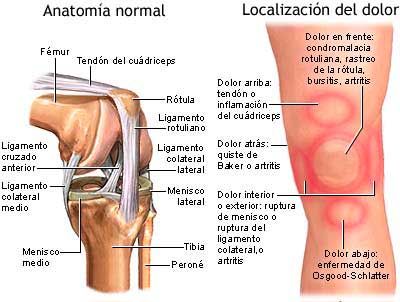
Los ligamentos colaterales de la rodilla son estructuras extra-articulares diferenciados de la cápsula, que actúan como estabilizadores primarios de la rodilla en dirección medio- lateral y, en menor medida, antero-posterior y rotatorio.
El ligamento lateral interno (LLI) o ligamento colateral medial es ancho y acintado. Se origina en el epicóndilo medial del fémur desde donde se dirige a la cara medial de la tibia. Tiene dos fascículos, uno superficial y otro profundo, que se encuentra íntimamente unido a la capsula articular y al menisco interno. Por esta razón cuando se lesiona se confunde con, o bien se asocia, a una lesión del menisco interno. Su función es estabilizar la rodilla en el plano frontal, limitando los movimientos de la rodilla hacia adentro, en valgo o en X, hacia adentro.
El ligamento lateral externo (LLE) o ligamento colateral medial es cilíndrico.
Está situado en la región lateral de la rodilla, uniendo el fémur y la cabeza del peroné. Su forma es diferente a la del ligamento lateral interno, ya que es tiene más forma de cordón que de cinta.
Se encuentra más alejado de la cápsula articular y del menisco, por ello, cuando se lesiona, no suele afectar al menisco externo.
Evita que la rodilla se deforme en varo, hacia afuera. No está unido al menisco externo por lo que su lesión no afecta a este.
Síntomas de los ligamentos colaterales de la rodilla.
Dependiendo del grado de lesión de los ligamentos, tendremos dolor e hipersensibilidad local, derrame articular o inestabilidad franca con bostezo en la exploración clínica.
En el grado I no existe bostezo articular a la exploración pero sí dolor agudo, en el grado II existe un aumento de la laxitud articular (bostezo) doloroso pero con un tope firme, en el grado III el ligamento está totalmente roto, el dolor es menor y no hay tope claro en las maniobras de varo-valgo. Es importante hacer estas maniobras en extensión completa y a 30º de flexión, para no confundirnos pues en extensión completa el ligamento cruzado anterior puede ser un estabilizador medio-lateral tan importante como los colaterales.
Como en otras lesiones de ligamentos de la rodilla la comparación con el lado sano es fundamental para no dar como patológica una laxitud constitucional.
Algunos autores establecen una aproximación clínica de estos grados según el bostezo comparativo con respecto a la rodilla contraria.
Si este es menor de 5mm la lesión sería grado I, entre 5-10mm de bostezo comparativo sería un grado II, y por encima de esto sería una rotura completa.

Causas de lesión y rotura de los ligamentos colaterales de la rodilla.
Las causas de la rotura o lesión de los ligamentos colaterales de la rodilla se puede producir por un mecanismo directo e indirecto. En el primero se produce un traumatismo en la cara lateral de la rodilla, deformándola hacia adentro o hacía afuera.
En el segundo, con el pie bloqueado, se produce un desplazamiento forzado de la rodilla que excede la capacidad de protección de la musculatura y provoca el daño del ligamento.
Desde el punto de vista anatómico, las lesiones ligamentosas se clasifican en tres grados:
- Esguince grado I o leve. Existe una lesión parcial o distensión de las fibras
- Esguince grado II o moderado. Existe una rotura de algunas fibras, pero el ligamento mantiene su estructura macroscópica y su función.
- Esguince grado III. Equivale a la rotura del ligamento.
Diagnóstico de rotura de los ligamentos colaterales en la rodilla.
La exploración clínica es fundamental. Se requiere experiencia y ha de compararse con la rodilla sana.
La maniobra de varo-valgo a 0 y 30º y el test de Lachman nos permitirán diagnosticar la lesión. Se fuerza la rodilla hacia fuera o hacia adentro, haciendo rebotes suaves, no buscando el límite ni una deformidad enorme de la rodilla lesionada y sintiendo la holgura, si la hay, de la rodilla con estas maniobras. En flexión, el ligamento cruzado anterior no estabiliza a la rodilla en dirección medio-lateral pero en extensión completa el LCA se tensa y estabiliza totalmente la rodilla.
Por lo tanto un bostezo a 30º indica rotura del ligamento colateral correspondiente pero no del LCA. Si hay bostezo franco en extensión indica rotura del LCA y del ligamento colateral correspondiente.
Si hay una rotura aislada del LLI pero el LCA está íntegro habrá un mínimo bostezo es extensión y un bostezo franco a 30º de flexión.
Las radiografías simples sirven para descartar si hubo anteriormente una lesión de los ligamentos colaterales de la rodilla: arrancamientos capsulares, cuerpos libres articulares u otras alteraciones, como calcificaciones si hubo anteriormente una lesión de los ligamentos colaterales de la rodilla.
Las radiografías forzadas pueden objetivar la inestabilidad producida por la lesión.
Como en la exploración clínica un desplazamiento menor de 5 mm se considera como bostezo leve, de 5 a 10 mm bostezo moderado y mayor de 10 mm bostezo grave. Estos tres grados concuerdan con los grados descritos de lesión de los ligamentos.
La Resonancia Magnética es la prueba de elección para las lesiones de los ligamentos colaterales de la rodilla. Permite descartar lesiones de otras estructuras aunque se ha de complementar con la exploración clínica para no sobredimensionar la importancia de las lesiones, por lo que algunos autores recomiendan diferirla una o dos semanas.
Tratamiento en caso de lesión o rotura de los ligamentos colaterales en la rodilla.
Los ligamentos colaterales de la rodilla son estructuras extra-articulares que cicatrizan rápidamente después de una rotura y rara vez requieren tratamiento quirúrgico. Determinar el grado de la lesión es necesario para establecer el tratamiento adecuado.
En la fase aguda debemos aplicar el protocolo habitual. Reposo, hielo, descarga, antiinflamatorios, elevación de la pierna e inmovilización con un vendaje compresivo, en los grados I y II o con una ortesis o escayola si la rotura es completa.
En los grados I y II se empieza lo antes posible con ejercicios isométricos de potenciación de la musculatura y se va recuperando la movilidad con ejercicios precoces de flexo-extensión de la rodilla en descarga.
Dependiendo de la gravedad del esguince se comienza a cargar el peso sobre esa pierna.
IR A:
Artículo escrito y verificado por el especialista en traumatología Dr. Villanueva.