Rotura del Tendón de Aquiles
Causas, Síntomas y Tratamientos Especializados.
TRAUMATÓLOGO DR. VILLANUEVA
¿Qué es la rotura
del tendón de Aquiles?
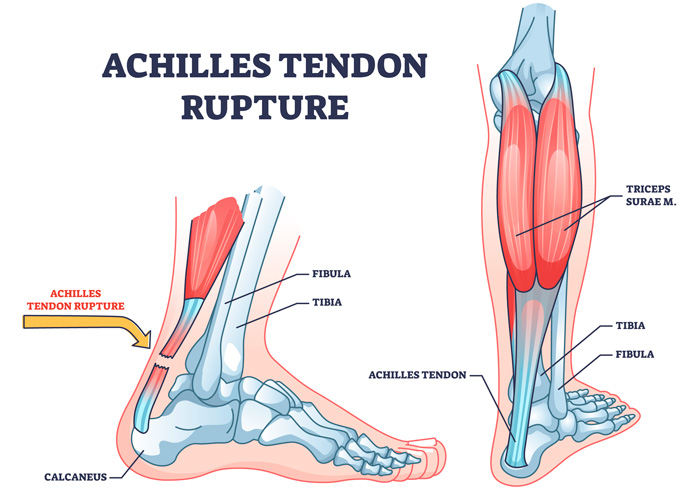
La rotura del tendón de Aquiles es la complicación más grave de las lesiones que se pueden presentar en este tendón.
Para empezar, recordaremos que la mayoría de los autores abogan hoy en día por una reclasificación de la patología del tendón de Aquiles estableciendo dos grupos: insercional y no insercional.
La clasificación funcional más utilizada de las lesiones del tendón de Aquiles se subdivide en cinco grupos:
☑️ Tendinopatía no insercional del Aquiles.
☑️ Tendinopatía de inserción del Aquiles.
☑️ Paratendinosis del Aquiles.
☑️ Bursitis retrocalcánea o profunda.
☑️ Bursitis calcánea superficial.
¿En qué consiste la rotura del tendón de Aquiles?
La rotura del tendón de Aquiles fue descrita por Ambroise Paré en 1575 y publicada en la literatura en 1633.
☑️ El tendón de Aquiles es el que se lesiona con más frecuencia en los deportistas no profesionales, afectando principalmente a hombres en la tercera o cuarta década de la vida.
☑️ Afecta a 20 de cada 100,000 personas, generalmente varones entre 30 y 50 años.
☑️ Aunque las roturas del tendón de Aquiles son relativamente comunes pueden pasar sin diagnosticar hasta en el 20% de los casos en su presentación inicial.
☑️ Suele ocurrir entre 2- 6 cm desde la inserción calcánea, una zona más estrecha del tendón y con peor vascularización.
☑️ El tendón de Aquiles es el más fuerte del cuerpo. Une los gemelos y el soleo con el calcáneo. Permite la flexión del tobillo.
☑️ Si la elongación que sufre el tendón es inferior al 5%, el tendón se recupera de forma completa cuando cede la fuerza de tracción.
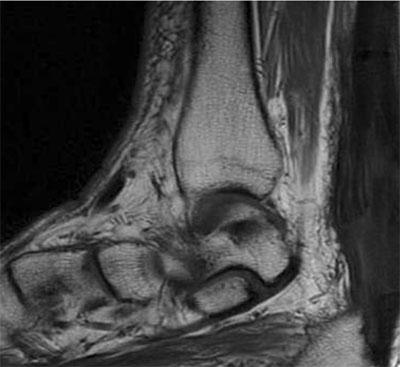
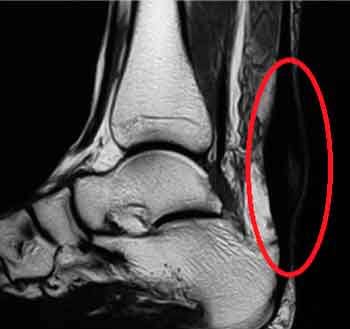
Imágen de RMN de rotura del Aquiles
☑️ Si dicho tendón se estira entre el 5-10%, se rompen los puentes que unen las fibras entre sí, no recuperando ya la estructura previa.
☑️ Si esto se repite, el tendón se desnaturaliza, provocando la tendinopatía o tendinosis, que es una degeneración del colágeno, no una inflamación.
☑️ La mayoría de los esfuerzos y contracciones que realizan los tendones son inferiores al 5%.
☑️ Cuando la fuerza que se aplica al tendón es 17 veces mayor que el peso corporal, el tendón de Aquiles se rompe.
☑️ Este hecho explica la baja incidencia de roturas del tendón de Aquiles entre deportistas profesionales, aunque los esfuerzos repetidos y la falta de descanso puede, en algunos casos desembocar en esta grave complicación, que ha de ser reparada quirúrgicamente.
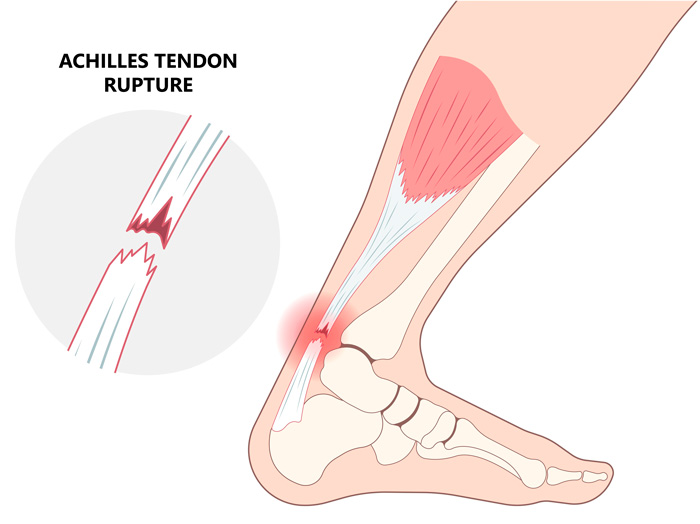
Diagnóstico de la rotura del tendón de Aquiles.
Los pacientes que han sufrido una rotura no diagnosticada del tendón de Aquiles refieren que sufrieron un dolor brusco en la pantorrilla o en la cara posterior del tobillo. Desde ese momento, dicen tener dificultad para subir o bajar escaleras o cuestas.
En estos pacientes la exploración no suele objetivar un hueco palpable y podían hacer flexión plantar del pie, aunque no podían caminar de puntillas con la rodilla en extensión.
Con frecuencia, también estos pacientes caminan con el pie en rotación externa, con una marcha con reducida capacidad de propulsión.
Los pacientes pueden aquejar debilidad para la flexión plantar, despegamiento al andar, aplanamiento del pie o dedos en garra. Esto ocurre, probablemente. por un intento de los flexores los dedos de compensar la fuerza perdida por la rotura del tendón de Aquiles.
En las roturas completas agudas el “signo de Thompson”, apretar los gemelos con el paciente boca abajo, será positivo, es decir, no se produce una flexión plantar efectiva.
En la misma posición, decúbito prono, pero con las rodillas flexionadas 90º, puede observarse que la flexión dorsal de la pierna lesionada es mayor que la de la contraria, por la falta de tensión o restricción de la unión del Aquiles al calcáneo.
Los pacientes con rotura del tendón de Aquiles son incapaces de permanecer de puntillas sobre esa pierna.
La ecografía o la RMN completaran el diagnóstico en aquellos casos en que persistan dudas.
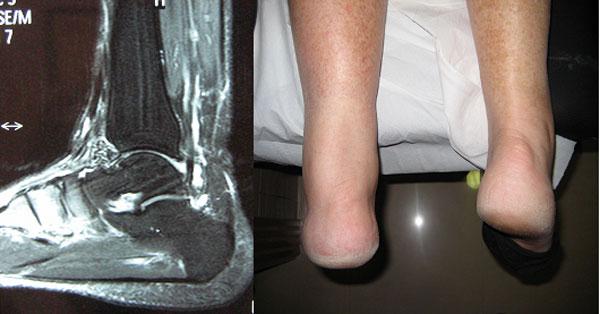
Rotura del tendón de Aquiles izquierdo. Incapacidad para ponerse de puntillas.
¿Cómo se trata la rotura del tendón de Aquiles?
El tratamiento no quirúrgico de la rotura del tendón de Aquiles puede ser con inmovilización o con ortesis funcional.
El tratamiento quirúrgico de la rotura del tendón de Aquiles puede ser abierto, mínimamente invasivo o percutáneo, asistido o no por ecografía.
El quirúrgico tiene riesgos inherentes pero podría disminuir la rigidez del tobillo, la atrofia de la pantorrilla, las adherencias cutáneas.
El mayor problema del tratamiento no quirúrgico es el alargamiento del tendón, con la correspondiente pérdida de fuerza. En jóvenes atletas se prefiere el quirúrgico, que además de prevenir la pérdida de fuerza disminuye el riesgo de re-rupturas.
Las roturas del tendón aquileo pueden curar si hay fibras en continuidad, pero con alargamiento del tendón que causa pérdida de fuerza y que puede requerir un acortamiento secundario para ganar fuerza y capacidad funcional.
Generalmente, estos pacientes en que no se ha operado de entrada o no se diagnosticó correctamente la rotura, y les ha curado el tendón con elongación. Prueban a caminar con un alza de 1- 1.5 cm, pero no es suficiente para corregir su sensación de debilidad y, si son jóvenes y activos, suelen preferir la reparación quirúrgica tardía.
En pacientes mayores, sedentarios, o de riesgo, puede optarse por el tratamiento conservador de la rotura el tendón.
En deportistas la mejor opción es el tratamiento quirúrgico del tendón de Aquiles, que parece aportar más resistencia final y menores tasas de re-ruptura del tendón.
Rotura del tibial posterior y del gemelo, dos entidades para establecer el diagnóstico diferencial.
Hay diversas técnicas descritas, desde la sutura directa, abierta o no, guiada por ecografía o no, la sutura con diferentes plastias de refuerzo o el acortamiento en Z, generalmente reservado para casos en que se ha producido una reparación por continuidad, con alargamiento, para aumentar la zona de contacto de la nueva unión.
De acuerdo con Myerson los defectos de 1- 2 cm pueden tratarse con una reparación termino-terminal. Los defectos hasta 5 cm pueden tratarse con una V-Y de alargamiento, con o sin refuerzo tendinoso, y los defectos mayores de 5 cm requieren un injerto de refuerzo, además de una V-Y de alargamiento.
Cuando existe una degeneración importante del tendón o una pérdida importante de sustancia tendinosa se hacen plastias de refuerzo además de la sutura termino-terminal, generalmente usando el tercio central del tendón, disecándolo hasta el rafe con la aponeurosis de los gemelos y rebatiéndolo a distal.
La más usada es la plastia de Bosworth aunque existen múltiples modificaciones. Otras alternativas que se han usado han sido utilizando la fascia lata, el delgado plantar, el peroneo corto, el flexor largo de los dedos o del Hallux, o el tibial posterior.
También se han utilizado plastias sintéticas para puentear estos defectos, pero estos tendones pequeños no tienen la fuerza necesaria, comparados con el tendón de Aquiles. Algunos autores no encuentran diferencias significativas entre la sutura más plastia o la sutura termino-terminal directa, pero es difícil comparar las series.
Sin embargo, las roturas y pérdidas masivas de tendón en la zona I no pueden repararse con estas técnicas porque dejan una importante debilidad, por lo que no se consideran indicadas las técnicas de alargamiento en V–Y. Cuando existe una rotura crónica en la zonas I (desde la unión en el calcáneo hasta 2 cm proximal) y en la zona II (2- 6 cm proximal a la inserción calcánea), con pérdidas superiores a 6 cm, donde no es posible hacer una reparación termino-terminal y una técnica de avance en V-Y dejaría una gran debilidad, puede hacerse una variante de esta plastia con un túnel transóseo, a través del calcáneo, con buenos resultados clínicos.
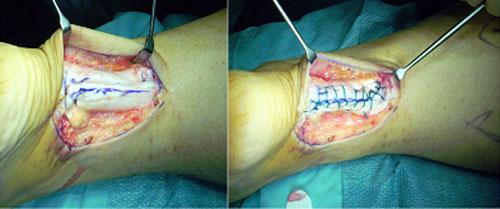
Cirugía de la rotura del tendón de Aquiles.
La operación por rotura del Tendón de Aquiles se protege con apoyo parcial durante 15 días, con muletas, en los que se pueden hacer ejercicios de flexo-extensión de los dedos e isométricos de la pantorrilla. Luego se quita la inmovilización y se hacen ejercicios de propiocepción, isométricos, evitando la flexión dorsal e insistiendo en la eversión y en la flexión plantar. Se va autorizando el apoyo parcial progresivo, luego con una sola muleta y luego sin ellas, desde la cuarta a sexta semana.
Aunque es frecuente que la pierna lesionada pierda fuerza, con respecto al lado contrario, generalmente, los pacientes, salvo algún deportista de élite, no aquejan limitación en sus actividades laborales o basales.
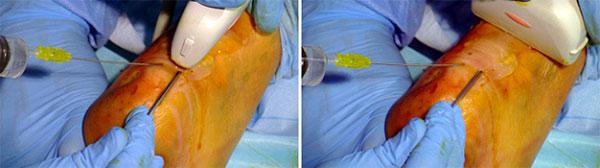
La cirugía ecoguiada ultra mínimamente invasiva del tendón de Aquiles es válida para la mayoría de las técnicas descritas para la tendinopatía no insercional del Aquiles.
La intervención se realiza de forma ambulante, con anestesia local, sin isquemia, reduciendo las contraindicaciones y complicaciones.
Inmediatamente tras la cirugía, el paciente puede realizar flexión activa, dorsal y plantar, del tobillo.
Cirugía convencional del tendón de Aquiles.
Se hace con isquemia, con puntos. La agresión es mucho mayor.
Generalmente no se aconseja hacer las dos piernas a la vez, por la incapacidad que se provoca.
Existía paratendinosis y retracción de gemelos. Se observan las cicatrices proximales (punto rojo) del alargamiento de gemelos y las distales del tendón y paratendón.
Rehabilitación tras la rotura del tendón de Aquiles.
Aunque existe una tendencia a acortar los plazos de recuperación, apoyando precozmente, aumentando el rango de movilidad prematuramente y comenzando antes con la potenciación y la reincorporación laboral no existe mucha evidencia científica sobre estos protocolos.
La elasticidad de un tendón es un fenómeno tiempo dependiente mientras que la viscosidad es tiempo dependiente pero requiere el entrenamiento contra Resistencia.
Se conoce que, a mayor flexión plantar del tobillo mayor atrofia de la musculatura soleo-gemelar.
La tensión del tendón de Aquiles en posición neutra es pequeña en relación a su fuerza durante la actividad física.
Sin embargo, demasiada tensión y estrés sobre el tendón puede dañar nuestra reparación quirúrgica, por lo que es necesario encontrar un equilibrio y que el cirujano, rehabilitador y fisioterapeuta estén en permanente contacto.
Complicaciones la rotura del tendón de Aquiles.
Las complicaciones frecuentes de la rotura del tendón de aquileo tratadas con cirugía pueden ser:
▶️ cutáneas
▶️ una cicatrización anormal o hipertrófica de la zona quirúrgica
▶️ el engrosamiento residual del tendón
▶️ las infecciones superficiales (hasta en el 10% de los casos en algunas series) o profundas y
▶️ complicaciones vasculares
Menos frecuente es la lesión del nervio sural, que pasa se sitúa entre 15- 20 mm lateral al tendón a la altura de su inserción, pero cruza hacia medial a 10 cm proximal a la inserción.
La mayoría de los pacientes con rotura del tendón de Aquiles son capaces de caminar de puntillas, tras la cirugía, sin cojera, aunque pueda persistir algo de pérdida de fuerza comparativa con respecto al lado sano y atrofia de la pantorrilla, aunque los pacientes no suelen percibirla como una limitación en ninguna de sus actividades.
Los pacientes suelen volver a sus actividades previas a la lesión, sin grandes limitaciones o secuelas aunque es frecuente, sobre todo en los casos en que se diagnostica tardíamente y requieren una z-plastia de acortamiento, que persista una pérdida comparativa de fuerza, con respecto al lado sano, y una atrofia permanente comparativa de la musculatura de la pantorrilla, pese a la cirugía.
Artículo escrito y verificado por el especialista en traumatología Dr. Villanueva.