Síndrome Compartimental: Causas, Tipos, Diagnóstico y Tratamiento
TRAUMATÓLOGO DR. VILLANUEVA
¿Qué es
el síndrome compartimental?
El síndrome compartimental es un cuadro de dolor muscular intenso causado por un aumento excesivo de la presión dentro de un compartimento muscular, lo que compromete la circulación sanguínea y puede generar daño en los tejidos, nervios y músculos.
Esta falta de riego sanguíneo puede llegar a causar la necrosis o muerte de los tejidos en la fase aguda. En su fase crónica puede dejar secuelas dolorosas como rigidez de la extremidad, dolores permanentes, daño nervioso, atrofia y pérdida de la función nerviosa y muscular.
¿Cómo se produce el síndrome compatimental?
La mayoría de los músculos del cuerpo humano están envueltos por una estructura elástica denominada fascia. La función de la fascia es separar y aislar grupos musculares adyacentes; organizándolos en compartimentos según su función (músculos extensores, flexores…). Además, dentro de cada compartimento, la fascia es el tejido que envuelve los vasos sanguíneos y los nervios que nutren y controlan los músculos.
Las fascias musculares, aunque poseen cierta elasticidad y capacidad de expansión, tienen un límite en su capacidad de distensión ante aumentos de presión. En el síndrome compartimental, esta presión dentro del compartimento muscular supera la capacidad de adaptación de la fascia, comprimiendo los músculos, los nervios y los vasos sanguíneos en su interior.
Como ya hemos dicho, se manifiesta con un dolor muscular agudo, intenso, debido a esa presión.
Si no se trata a tiempo, esta patología puede derivar en necrosis muscular por la falta de riego sanguíneo, parálisis o incluso la amputación de la extremidad afectada.
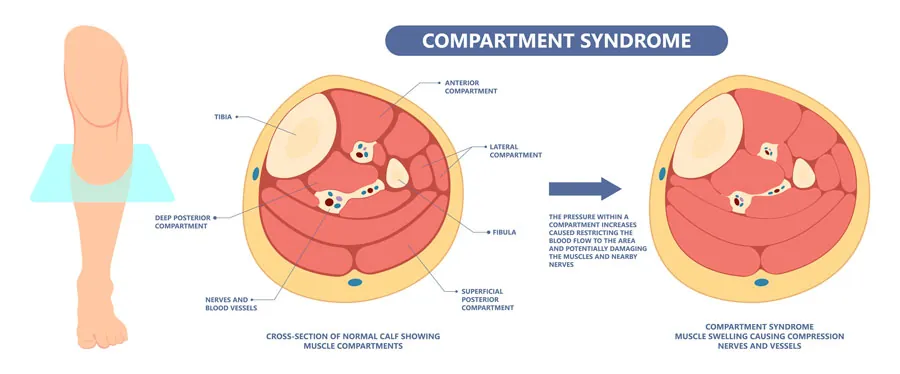
Clasificación.
Dependiendo de su gravedad, puede clasificarse en:
✅ Síndrome compartimental agudo o isquémico:
🫸 Urgencia médica que requiere intervención quirúrgica inmediata.
Está relacionado con:
💠 un traumatismo de alta energía o con
💠 un periodo prolongado de isquemia (falta de riego) por una fractura, un aplastamiento o una operación.
Se produce un edema o un sangrado y la presión va aumentando dentro del compartimento. Se produce entonces dolor y destrucción añadida de los tejidos. Al principio, el daño es de la microcirculación, pues el pulso de los grandes vasos o arterias, en el brazo o en la pierna, no se pierde hasta una fase muy avanzada. De ahí que deba evitarse llegar a este punto mediante la cirugía urgente del síndrome compartimental.
✅ Síndrome compartimental crónico, también denominado síndrome compartimental del ejercicio o síndrome compartimental crónico de esfuerzo, por ser más propio de deportistas.
🫸 Aparece con el ejercicio repetitivo y mejora con el reposo. Durante el esfuerzo prolongado e intenso, el volumen del músculo puede aumentar hasta un 20%, comprometiendo el riego de tejidos obligando al deportista a parar.
Es común en deportistas de alto rendimiento, motociclismo, futbolistas, correr, motocross, bicicleta, remo, futbol, rugby y otros deportes de impacto.
La sospecha clínica es fundamental, pues el deportista acude a consulta en reposo. En ese momento, la presión compartimental ha disminuído y, al no haber cambios crónicos las pruebas de diagnóstico, como EMG, o RMN, puede pasar desapercibido.
Sin embargo, para el radiólogo o el especialista entrenado en el uso del ecógrafo, no es infrecuente ver cambios en el patrón de las fibras musculares. Un médico experto apreciará signos de sufrimiento, con restos de fibrosis; un patrón más gris en la ecografía en la consulta, diferente al patrón más hipoecogénico del tejido muscular sano.
📌 En deportistas, el síndrome se asocia principalmente con correr, motocross, bicicleta, remo, futbol, rugby y otros deportes de impacto.
Causas ⚠️
En general, el aumento de la presión intracompartimental puede deberse a varios factores, entre ellos:
🔹 Traumatismos graves: Fracturas, contusiones o aplastamientos, compresión circulatoria por malas posiciones, cirugías, isquemias prolongadas, etc.
🔹 Vendajes o yesos demasiado ajustados que restringen la circulación.
🔹 Ejercicio excesivo: Entrenamientos intensos o de alto impacto (como correr largas distancias).
🔹 Cirugías prolongadas con mala irrigación sanguínea en la zona.
🔹 Quemaduras severas que provocan necrosis, edema y, finalmente, rigidez de los tejidos.
.

Síntomas.
En los casos de síndrome compartimental de esfuerzo el dolor aparece con el ejercicio intenso y mejora con el reposo. Se denomina por ello también fasciotomía del ejercicio.
El deportista refiere que el dolor comienza al rato de hacer una actividad intensa, o al tiempo de una carrera o al hacer ejercicio de mucha intensidad.
Este dolor empeora al seguir con la actividad y se mejora, en 5-10 minutos, si el deportista interrumpe su actividad, al hacer reposo.
Si el deportista vuelve a hacer ejercicio intenso al poco, lo normal es que el esfuerzo necesario para que vuelvan a aparecer los síntomas, sea cada vez menor.
Los síntomas habituales son:
➡️ Dolor progresivo con el ejercicio, en una zona de la extremidad, brazo o pierna, afectada.
➡️ Debilidad. El deportista refiere que se queda sin fuerza al hacer el ejercicio, que descansa un poco y se recupera parcialmente, pero al volver a hacer el ejercicio vuelve la debilidad y el adormecimiento.
➡️ Adormecimiento u hormigueo del brazo o de la pierna.
➡️ Rigidez en la extremidad afectada.
➡️ Sensación de presión, de dureza, abultamiento, las extremidades se ponen muy tensas, muy duras, como si la musculatura estuviera muy dura.
👉 Una vez que comienza el proceso que desencadena el síndrome compartimental, este tiende a aumentar en gravedad.
Síndrome compartimental en deportistas: ¿Qué zonas se afectan más?
Esta paología afecta a los deportistas principalmente en:
🔹 Piernas: Típico en corredores de fondo, ciclistas y futbolistas.
Puede ser necesaria la fasciotomía del compartimento anterior o lateral de la pierna o la fasciotomía del compartimento posterior (superficial o profundo) de la pierna. Este puede dividirse en superficial (si afecta a los gemelos) o profundo (si afecta al soleo, tibial posterior o a los flexores).
🔹 Antebrazo: Común en deportistas de motocross, bici de montaña, escalada y remo.
Síndrome compartimental crónico anterior o posterior del antebrazo
🔹 Muslo y glúteos: Afecta a jugadores de rugby y fútbol.
🔹 Pie y tobillo: En deportes de salto y atletismo.
En todos estos casos, la presión compartimental aumenta con el esfuerzo y los síntomas mejoran con el reposo. Sin embargo, sin tratamiento adecuado, el problema persiste y puede agravarse.

Cirugía convencional en futbolista profesional juvenil.
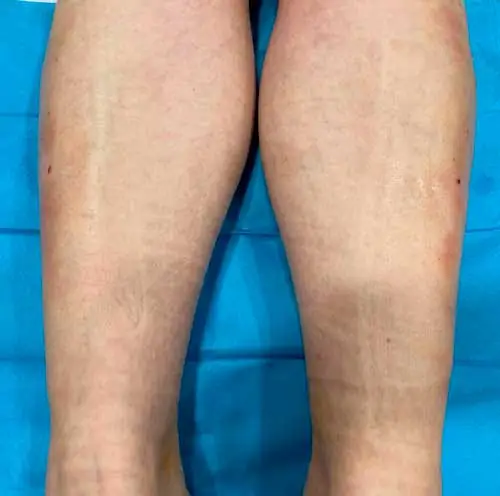
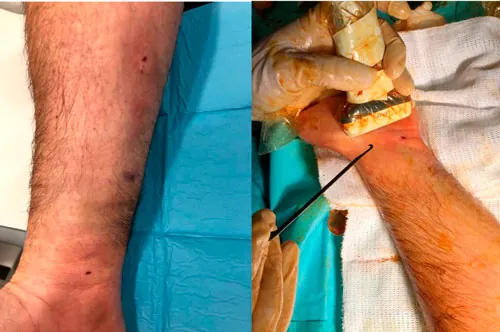
Fasciotomía del síndrome compartimental. Cicatrices (los puntos rojos) de cirugía ecoguiada ultramínimamente invasiva. En este caso, síndrome en deportista en el compartimento anterior y lateral de la pierna.
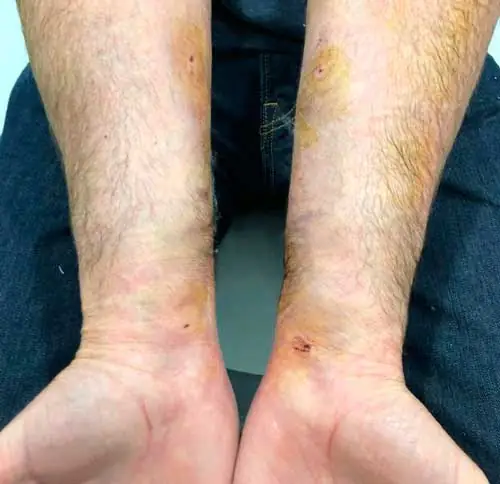
Cirugía ecoguiada de los antebrazos incluyendo el túnel del carpo
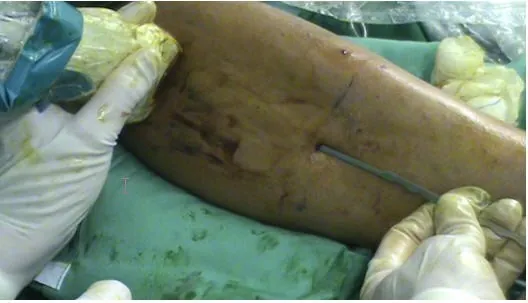
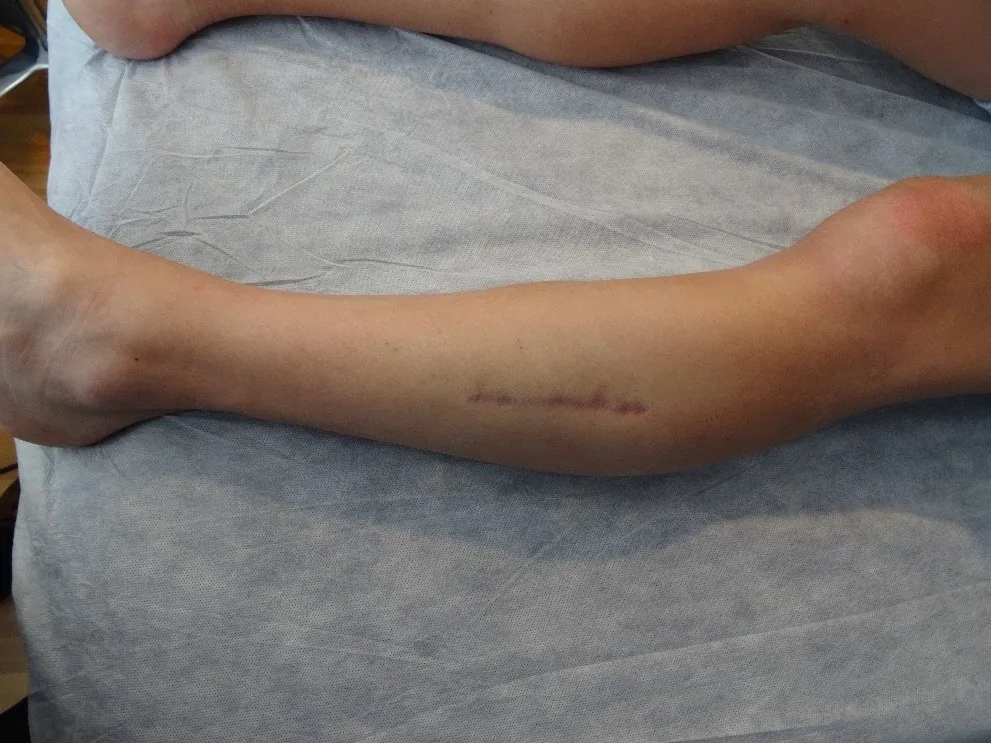
Cicatriz de la incisión de la fasciotomía ecoguiada mínimamente invasiva del compartimento lateral y anterior por esfuerzo.
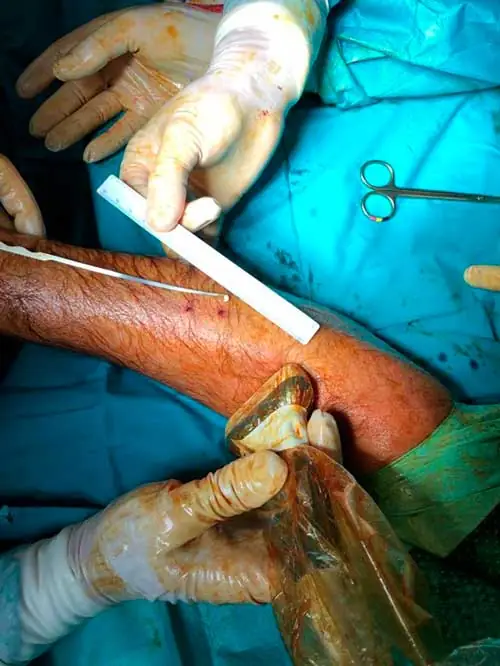
Descompresión ecoguiada del compartimento posterior de la pierna con dos incisiones de 1 mm. Los trayectos proximal y distal de la fasciotomía han de cruzarse para evitar dejar un puente de fascia sin cortar.
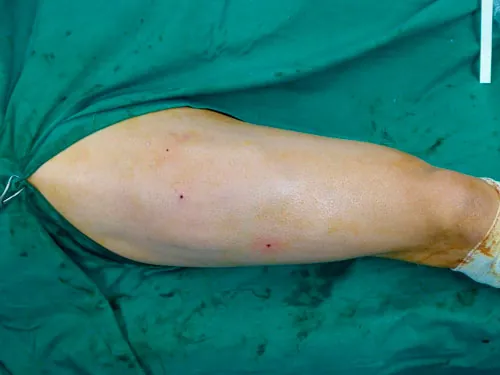
Cirugía ecoguiada del cuádriceps en futbolista profesional con secuelas de múltiples roturas musculares con cicatrices fibrosas causantes de dolor y limitación.
Diagnóstico del síndrome compartimental crónico de esfuerzo.
En el caso del síndrome en atletas se produce una limitación e imposibilidad para el ejercicio intenso, la práctica del deporte de competición o la progresión en el entrenamiento.
En estos casos sirve de poco la modificación transitoria del ejercicio o las pautas de entrenamiento del atleta. Cuando este vuelve a hacer su actividad, su entrenamiento específico, el problema sigue ahí, esperándole, aunque durante una temporada haya realizado otras actividades complementarias,
El diagnóstico se basa en:
✅ Exploración clínica y antecedentes del paciente.
✅ Ecografía musculoesquelética para detectar alteraciones en la fascia.
✅ Medición de la presión compartimental con un manómetro especializado.
✅ Prueba de esfuerzo: Se mide la presión antes y después del ejercicio.
✅ Resonancia magnética para descartar otras lesiones musculares.
📢 Es clave medir la presión intra-compartimental antes y después del esfuerzo para confirmar el diagnóstico.
¿Por qué es importante medir la presión intracompartimental?
El medidor de presión intracompartimental permite obtener un valor preciso sobre la presión dentro de un compartimento muscular, donde se encuentran los músculos, nervios y vasos sanguíneos (arterias y venas).
Cuando esta presión excede los valores normales, puede provocar un dolor isquémico (por falta de irrigación sanguínea). Esto ocurre en el síndrome en patologías neuropáticas, como el síndrome del túnel tarsiano o el síndrome del túnel carpiano.
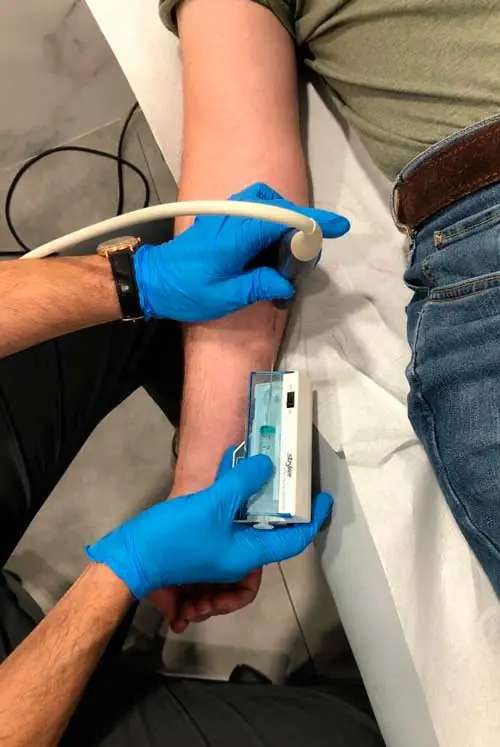
Medición de la presión del compartimento anterior del antebrazo, músculos epitrocleares, en motorista profesional, con el dispositivo homologado de Stryker.

Dificultad en el diagnóstico
El diagnóstico es principalmente clínico. No obstante, para confirmarlo, es necesario medir la presión dentro del compartimento muscular afectado.
🔹 Esta medición se realiza con un dispositivo homologado (como el sistema de infusión de Stryker).
🔹 También se necesita un ecógrafo, que permite verificar la correcta colocación de la aguja dentro del compartimento que se desea evaluar.
📉 Limitaciones de otras pruebas
Muchos pacientes con la patología no muestran alteraciones claras en otras pruebas diagnósticas.
❌ La resonancia magnética (RMN) puede ser normal.
❌ La electromiografía (EMG) tampoco siempre detecta el problema.
📌 Por eso, medir la presión intracompartimental es esencial para llegar a un diagnóstico preciso y tomar decisiones terapéuticas acertadas.
🏃♂️ Evaluación en deportistas
En estos casos, se recomienda:
🔹 Acudir a consulta con ropa cómoda.
🔹 Realizar una primera medición en reposo.
🔹 Hacer el ejercicio habitual (como correr, levantar pesas, etc.).
🔹 Volver a medir la presión tras el esfuerzo.
📌 Este protocolo permite comprobar si el aumento de presión es significativo durante la actividad física.
📊 Valores de referencia para el diagnóstico
Con el sistema de Stryker, los valores normales y patológicos son:
✔️ Presión normal en reposo: entre 0 y 10 mmHg.
⚠️ Presión en reposo > 20 mmHg: altamente sugestiva de síndrome compartimental crónico.
🚨 Presión post-esfuerzo > 30 mmHg que no disminuye rápidamente: confirmación diagnóstica.
🔬 En personas sanas, tras inyectar líquido en el compartimento:
– La presión puede elevarse hasta 30-80 mmHg,
– Pero desciende rápidamente por debajo de 30 mmHg.
🧠 En cambio, en pacientes con la lesión, la presión permanece elevada durante varios minutos, confirmando así el diagnóstico.
Importancia de conocer los compartimentos musculares afectados
Para diagnosticar y tratar correctamente el síndrome compartimental, es esencial identificar los compartimentos musculares que pueden verse comprometidos en cada extremidad.
🖐️ Miembro superior
🔹 Brazo: Deltoideo, anterior y posterior.
🔹 Antebrazo: Volar, lateral, posterior y del pronador cuadrado.
🔹 Mano: Tenar, hipotenar, aductor, palmar medio e interóseos (dorsales y palmares).
🦵 Miembro inferior
🔹 Muslo: Glúteo, ilíaco, anterior y posterior.
🔹 Pierna: Lateral, posterior profundo y posterior superficial.
🔹 Pie: Anterior, lateral y medial.
📌 Cada uno de estos compartimentos puede experimentar un aumento de presión que comprometa la circulación y la función muscular, lo que hace crucial su evaluación en casos de síndrome compartimental.
Descompresión ecoguiada de un síndrome compartimental crónico de esfuerzo en un motorista con incisiones de 1 mm. Con frecuencia la descompresión de la musculatura flexora debe incluir la descompresión del túnel del carpo, cirugía que hacemos también con una incisión de 1 mm, con control ecográfico.

Diagnóstico diferencial
1️⃣ Periostitis Tibial (Síndrome de Estrés Medial de la Tibia.
Diferencia clave: En la periostitis tibial, el dolor es más superficial y se localiza en el hueso, mientras que en el síndrome compartimental, la sensación de presión y dolor es más profunda y muscular.
2️⃣ Tendinitis o Tenosinovitis.
Diferencia clave: En la tendinitis, el dolor es más focalizado en el tendón y mejora con reposo, mientras que, en el síndrome compartimental, el dolor es difuso y por aumento de presión muscular.
3️⃣ Fracturas por Estrés.
Diferencia clave: Las fracturas por estrés se diagnostican con radiografías o resonancia magnética, mientras que el síndrome compartimental requiere medición de la presión intracompartimental.
4️⃣ Ciática
Diferencia clave: En la radiculopatía lumbar, el dolor se irradia desde la columna y sigue el trayecto del nervio, mientras que en el síndrome compartimental, el dolor es localizado en los músculos afectados y se agrava con la actividad física.
5️⃣ Trombosis Venosa Profunda (TVP)
Diferencia clave: La TVP se confirma con ecografía Doppler, mientras que el síndrome compartimental se diagnostica con medición de la presión intramuscular.
6️⃣ Síndrome del Túnel Carpiano / Túnel Tarsiano
Diferencia clave: En estos síndromes de atrapamiento nervioso, el problema es la compresión del nervio, mientras que en el síndrome compartimental, el dolor se debe a la presión excesiva dentro del músculo.
7️⃣ Claudicación Vascular
Diferencia clave: La claudicación vascular afecta la circulación arterial, mientras que el síndrome compartimental es un problema de presión intramuscular.
Vídeo Qué es y tratamiento por el especialista.
Tratamiento del síndrome compartimental crónico de esfuerzo conservador (casos leves).
El tratamiento conservador del síndrome compartimental crónico o de esfuerzo, en los casos o fases leves, incluye:
🔹 Reposo y modificación del ejercicio.
🔹 Hielo y estiramientos.
🔹 Evitar vendajes compresivos o pantorrilleras.
🔹 Terapia física y masajes deportivos.
🔹 Cremas antiinflamatorias y control del dolor.
En los casos graves, el tratamiento conservador no es suficiente, y la cirugía es necesaria.
Fasciotomía: Cirugía para el síndrome compartimental.
La fasciotomía es el tratamiento quirúrgico definitivo para aliviar la presión en el compartimento afectado. La fasciotomía o fasciectomía es un procedimiento quirúrgico en el que se corta la fascia para aliviar la tensión o la presión con el fin de tratar la pérdida de circulación resultante en una zona de tejido o músculo.
Existen varias técnicas:
🔹 Fasciotomía Abierta (Tradicional)
✅ Se realiza una gran incisión en la piel y la fascia ✅ Se deja la herida abierta si hay mucho edema. Sólo en los casos agudos muy graves.
✅ Requiere anestesia general y hospitalización.
✅ Mayor tiempo de recuperación (hasta 6 meses a 1 año en algunos casos).
🔹 Fasciotomía Subcutánea Clásica
✅ Se realiza a través de pequeñas incisiones de 3-4 cm que se conectan por debajo de la piel completando la fasciotomía por segmentos.
✅ Permite una recuperación más rápida.
✅ Puede dañar nervios si no se ejecuta con precisión porque los cortes se hacen a ciegas con unas tijeras lasrgas especiales.
🔹 Fasciotomía Endoscópica 📹
✅ Se introduce una cámara miniatura para visualizar la fascia.
✅ Técnica menos invasiva y más segura.
✅ Puede dañar algún nervio o vasos sanguíneos al realizar los portales, porque estos se hacen a ciegas, pero el resto del procedimiento se suelen preservar. ✅ Permite volver al deporte en pocos meses.

Fasciotomía ecoguiada del del síndrome compartimental de esfuerzo en deportista. Daño en compartimento posterior profundo, gemelos y sóleo. Cicatrices (los puntos rojos)
🔹 Fasciotomía Ecoguiada 🔬
✅ Se guía con ecografía en tiempo real.
✅ Uso de instrumental de mínima invasión (1-2 mm).
✅ Menos agresiva, rápida y precisa.
✅ Permite ver las venas y vasos superficiales en todo momento, con el ecógrafo de alta resolución, y delinear el trazado de la liberación para no dañarlas o se pueden separar con suero o anestesia, por hidrodisección previa de estas estructuras superficiales.
✅ El dolor y el sangrado se reducen al realizar incisiones mínimas y utilizar anestesias con vasoconstrictor para que el sangrado sea mínimo y la anestesia dure bastante más tiempo.
✅ Se pueden realizar varias cirugías al mismo tiempo, o hacer los dos brazos o las dos piernas al tiempo.
✅ Recuperación mucho más rápida (en 2-4 semanas).
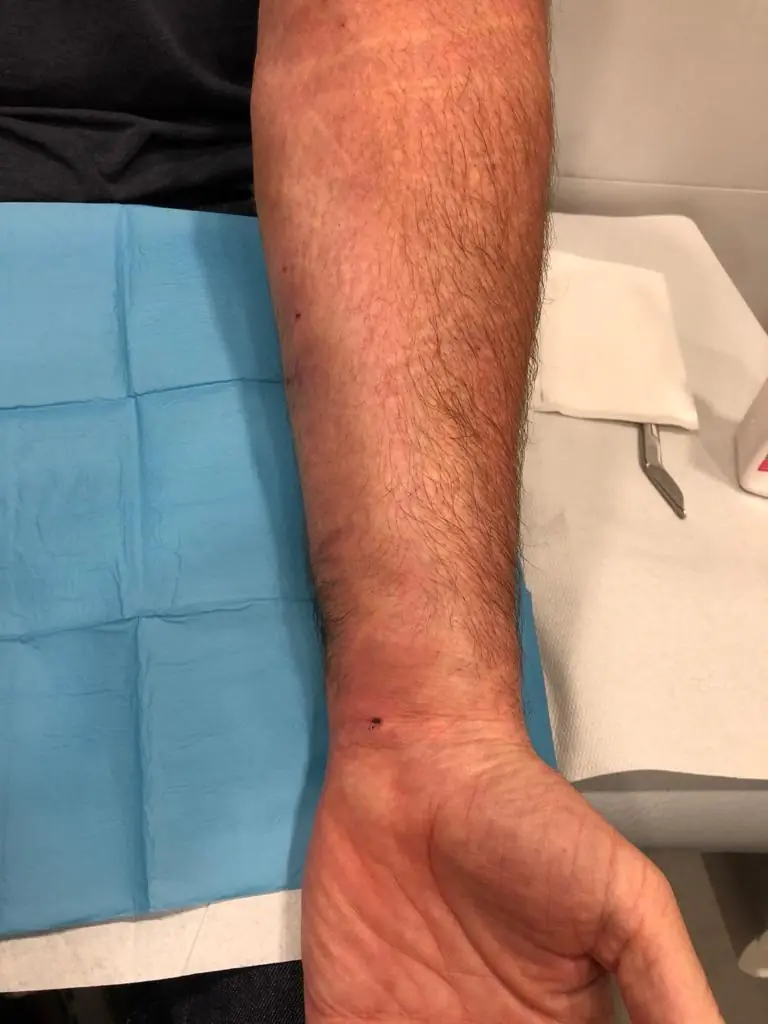
Fasciotomía ecoguiada mínimamente invasiva del síndrome compartimental en el compartimento anterior o flexor del antebrazo.
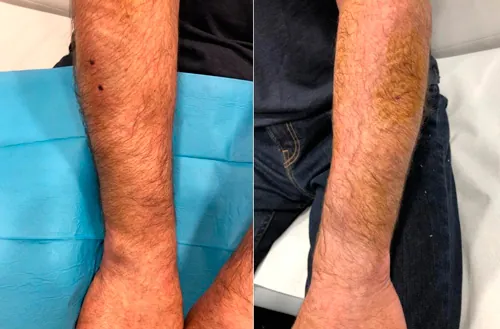
Fasciotomía ecoguiada del compartimento dorsal del antebrazo.
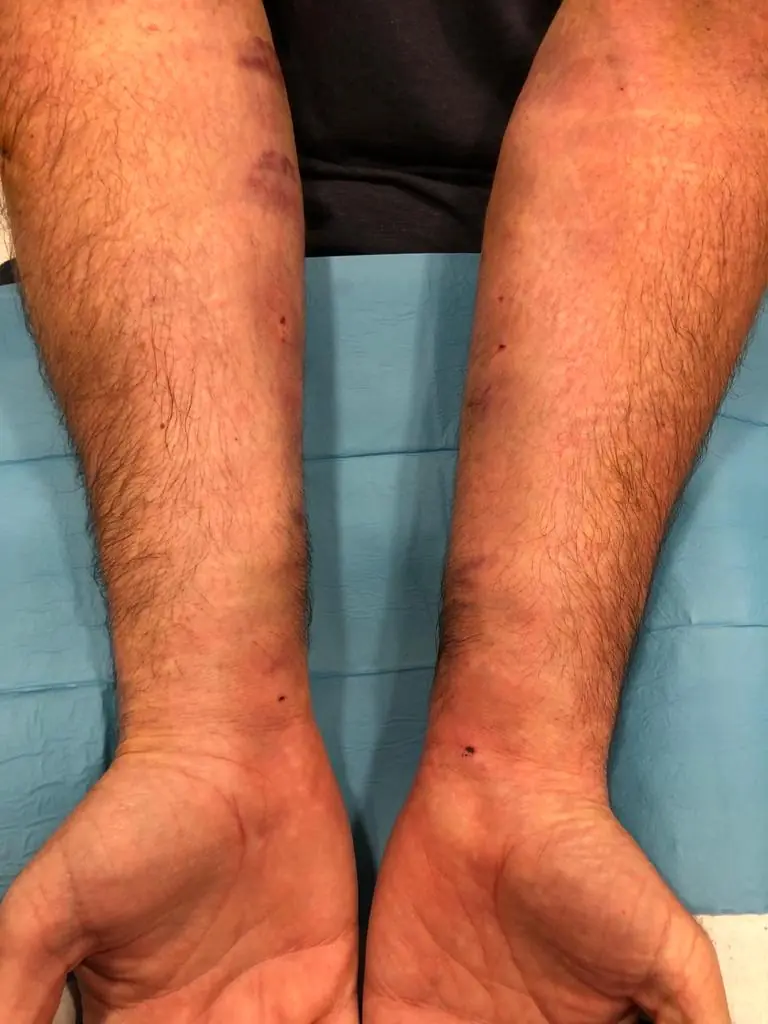
Fasciotomía ecoguiada mínimamente invasiva del síndrome compartimental bilateral del antebrazol.

Somos expertos en el tratamiento quirúrgico, en la fasciotomía ecoguiada ultra mínimamente invasiva del síndrome compartimental.
Se realiza con:
💠 anestesia local,
💠 sin necesidad de inducir isquemia en la extremidad.
💠 el procedimiento se lleva a cabo mediante pequeñas incisiones de 1-2 mm, adaptadas según los compartimentos musculares afectados.
💠 una de sus principales ventajas es que el paciente puede mover la extremidad de inmediato tras la intervención, lo que permite verificar en tiempo real que ningún nervio o tendón ha sufrido daños.
Gracias a esta técnica de precisión, la recuperación del control muscular es instantánea, favoreciendo una reincorporación más rápida a la actividad diaria y deportiva.
¿Cuándo es necesaria una fasciotomía para el síndrome compartimental?
📌🏃♂️ Fasciotomía en el Síndrome Compartimental Crónico y de Esfuerzo
A diferencia del síndrome agudo, el síndrome compartimental crónico no es una urgencia, pero suele requerir cirugía si el paciente presenta:
✅ Dolor recurrente durante la actividad física que desaparece con el reposo.
✅ Presión intracompartimental en reposo > 20 mmHg y tras el ejercicio > 30 mmHg.
✅ Limitación funcional progresiva que impide continuar con la práctica deportiva.
✅ Fracaso de los tratamientos conservadores (reposo, fisioterapia, antiinflamatorios, modificaciones en el entrenamiento).
📌 En estos casos, se recomienda una fasciotomía programada, generalmente con técnicas ecoguiadas o endoscópicas, que ofrecen una recuperación más rápida y menor impacto estético.
Conclusiones
👉 En el síndrome compartimental crónico, la fasciotomía es una opción cuando el dolor limita la actividad y el tratamiento conservador falla.
👉 En el síndrome compartimental agudo, la fasciotomía es una urgencia y debe realizarse sin demora.
👉 En el síndrome compartimental isquémico, la cirugía depende del compromiso vascular.
🚀 Un diagnóstico temprano y una intervención adecuada pueden marcar la diferencia en la recuperación del paciente.
Preguntas Frecuentes FAQ’s
¿Cuánto se tarda en la recuperación del síndrome compartimental tras una fasciotomía?
El tiempo de recuperación depende del tipo de fasciotomía realizada:
🟢 Ecoguiada o endoscópica: 2-4 semanas.
🟡 Subcutánea clásica: 1-2 meses.
🔴 Abierta: Hasta 2-4 meses.
La fisioterapia postoperatoria es fundamental para recuperar la movilidad y la fuerza muscular.

¿El síndrome compartimental se puede prevenir?
El síndrome compartimental, especialmente en su forma crónica o de esfuerzo, puede prevenirse en muchos casos adoptando medidas que reduzcan la presión intramuscular y eviten la compresión excesiva de los tejidos. A continuación, te detallamos las estrategias más efectivas para minimizar el riesgo de desarrollar esta patología:
1. Evitar vendajes, yesos o ropa excesivamente ajustada
2. Tratar fracturas y lesiones musculares de inmediato
3. Modificar el entrenamiento y evitar la sobrecarga
4. Hidratación y Nutrición Adecuadas
5. Escuchar las señales del cuerpo y acudir al especialista
Prevenir es mejor que tratar
Si bien el síndrome compartimental no siempre se puede evitar, adoptar medidas como un entrenamiento controlado, el tratamiento adecuado de lesiones y el uso responsable de vendajes o compresión puede reducir significativamente el riesgo de desarrollar esta afección. 🚀
🔹 ¿Practicas deportes de alto impacto? 🏃♂️⚽🚴♂️ Toma precauciones y mantente atento a cualquier molestia inusual.
🔹 ¿Sufriste una fractura o lesión muscular? 🔎 No minimices el dolor y sigue el tratamiento indicado.
🔹 ¿Sientes dolor recurrente en tus músculos con el ejercicio? 🏥 No lo ignores, consulta a un especialista.
Artículo escrito y verificado por el especialista en traumatología Dr. Villanueva.