Síndrome Femoroacetabular o Atrapamiento Femoroacetabular.
¿En Qué Consiste el Síndrome Femoroacetabular?.
El síndrome de choque o atrapamiento fémoro-acetabular (AFA, o en inglés FAI: femoro-acetabular impingement) es una patología de la articulación de la cadera provocada por un conflicto de espacio. Un pinzamiento, derivado de una anomalía en la forma del fémur, del acetábulo o de ambos.
El término choque o atrapamiento fémoro-acetabular define una causa específica de dolor y desgaste precoz de cadera, provocado por este pinzamiento, que se suele presentar en el paciente joven.
Su incidencia puede llegar al 15% de la población. Se describió en el año 2007. Se considera una deformidad o enfermedad que puede causar una artrosis precoz de cadera.
La mayoría de los pacientes tratados por choque femoroacetabular no presentan antecedentes de enfermedades de cadera o traumatismos durante la infancia.
Ganz describió la fisiopatología como un choque repetitivo y dinámico de la unión cervicocefálica (cuello-cabeza) del fémur con el reborde del acetábulo.
Esto lesiona el labrum (la estructura que sella la articulación, a modo de menisco de la cadera) y, posteriormente, el cartílago articular del acetábulo.
Otros autores descubrieron que en pacientes en los que se sospecha el AFA, el labrum es pequeño y, dependiendo de la fase o evolución del trastorno se presentaban roturas en la superficie del mismo y en el cartílago.
Patogenia del atrapamiento o choque femoroacetabular. ¿Qué causa el pinzamiento femoroacetabular?.
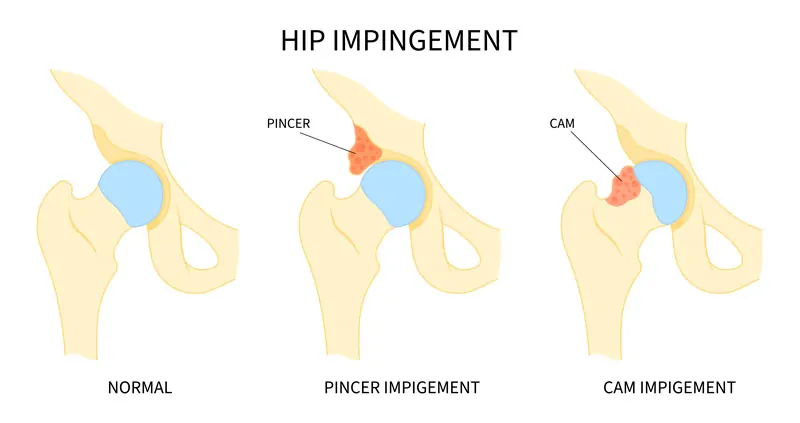
Hay 3 mecanismos o causas asociados al choque o atrapamiento fémoro acetabular (AFA):
1. Atrapamiento fémoro-acetabular tipo pinza o tenaza (“PINCER”): es secundario a una retroversión acetabular (“coxa retroversa”) o lo que es lo mismo un exceso de cobertura anterior de la cabeza del fémur por el acetábulo. El margen anterolateral prominente del acetábulo actúa como un impedimento limitando la flexión, la aducción o aproximación y la rotación interna de la cadera, produciendo un contacto anormal entre la cabeza femoral y el labrum acetabular.
Al final el labrum acetabular se daña como resultado de los traumatismos repetitivos por compresión entre ambas superficies. Se puede formar, de manera reactiva, un crecimiento óseo en la base del labrum, que más tarde se osificará.
Esta anomalía se relaciona con un exceso de retroversión del acetábulo o con una cadera o “coxa profunda” (esto es que la cabeza del fémur está muy metida en la pelvis. La distancia que hay desde el borde más medial de la cabeza hasta la línea ilio-isquiática es < 10 mm). No hay giba ni exceso de convexidad en la unión cérvico-cefálica.
2. Atrapamiento fémoro-acetabular tipo CAM es secundario a una falta de concavidad en la unión cervicocefálica (cabeza-cuello femoral).
Hay una giba ósea en dicha región que provoca el choque con el reborde acetabular. Existe un conflicto entre el radio máximo de la unión cervicocefálica y el radio del acetábulo.
El choque repetido de ambos provoca un daño y despegamiento del labrum y del cartílago y hueso subcondral acetabular subyacente. Se produce una delaminación del cartílago acetabular y la erosión del labrum intraarticular.
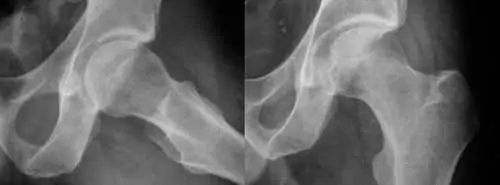
En el estudio con Radiografías simples se puede apreciar el “signo de la empuñadura o pistol grip”, como una leva, que se asocia a una pérdida de lateralidad u “off-set” de la cabeza con respecto al cuello del fémur.
3. Atrapamiento mixto se produciría por una combinación de los efectos tipo CAM y pinza.
Es la situación detectada con mayor frecuencia en la clínica diaria y llega al 90% de los casos de AFA.
Clínica o síntomas del síndrome femoroacetabular.
Los síntomas del atrapamiento femoroacetabular varían según el tipo o clasificación descritos anteriormente.
▶️ El tipo “CAM o leva” es más frecuente en varones hacia la mitad de la década de los 30 años; puede ser bilateral en el 50% de los casos, aunque puede que sólo una cadera presente sintomatología.
– El paciente suele referir una limitación de la movilidad sobre todo para la flexión de la cadera y la rotación interna.
– El inicio del dolor suele ser insidioso y se describe como un tirón en la ingle o una lesión recurrente de aductores o del psoas, que mejora con fisioterapia y luego vuelve a empeorar con el ejercicio.
▶️ El tipo “pinza o pincer” es más frecuente en mujeres en la década de los 40 años y cursa sin limitación importante del rango de movilidad.
– Los pacientes describen que el dolor se produce cuando comienzan a caminar o tras permanecer sentado un largo período de tiempo con la cadera flexionada.
– La localización del dolor suele ser inguinal, aunque no es raro que se irradie a la zona lateral del trocánter mayor, al glúteo o hacia la cintilla iliotibial.
– En ocasiones los pacientes señalan la zona del dolor con los dedos pulgar e índice alrededor de la cadera (“dolor en C”), como en otras formas de artrosis de cadera.
– Suele mejorar cuando limitamos la actividad y con los AINES.
Exploración del síndrome femoroacetabular.
En la exploración clínica, la marcha suele ser normal, pero en algunos casos hay un patrón de marcha antiálgica, de prevención del dolor. Puede haber dolor a la palpación del trocánter mayor.
Hay maniobras, de las ya comentadas, imprescindibles que debemos realizar en la exploración:
✔️ Prueba de atrapamiento o choque femoro-acetabular o test de FABER: el paciente evoca dolor a la maniobra del paso desde la flexión de 90º con rotación externa a la flexión-aducción o aproximación-rotación interna de la cadera.
Esta maniobra no es específica del AFA, pero sí de patología en el reborde anterior del acetábulo.
Si es positiva, se repite la maniobra tras la inyección intraarticular de un anestésico local y si el dolor ha desaparecido se considera que la prueba es diagnóstica.
Al colocar la pierna en posición de 4, sirve para determinar si el dolor es posterior, originado en la articulación sacroilíaca o si el dolor es anterior, por un pinzamiento femoroacetabular.
✔️ Test de FADIR (flexión, aducción, rotación interna) es el test más sensible para el choque femoroacetabular, aunque no sea específica de este.
✔️ Maniobra de aprensión femoro-acetabular: con el paciente en decúbito supino, se coloca la pierna explorada en extensión moderada y aparece dolor con la rotación externa. Aunque no es específica, refleja lesión en el labrum acetabular por displasia leve.
En el atrapamiento tipo CAM la flexión de la cadera está limitada, así como la rotación interna de la cadera en 90º de flexión.
Síndrome femoroacetabular, Diagnóstico con pruebas de imagen.
☑️Radiografías simples.
La radiografía simple es el estudio de imagen más importante para el diagnóstico, si bien es la artro-RMN la que permite valorar lesiones del labrum y la confirmación diagnóstica. El tratamiento es fundamentalmente quirúrgico pero los resultados dependen de la actividad física del paciente, el tipo de AFA, el tiempo de evolución, la técnica quirúrgica y el daño del cartílago.
Atrapamiento tipo CAM: aparece una imagen característica en forma de giba o prominencia ósea en la transición cabeza-cuello en las proyecciones anteroposterior de pelvis y cuya presencia se hace más visible si se realizan proyecciones axiales o falso perfil. Esta imagen se conoce como en “empuñadura de pistola” (pistol grip sign).
La proyección axial permite valorar la disminución de la lateralidad en la zona anterior del cuello (off- set). En la proyección Cross-table podemos valorar el “índice de off-set cabeza-cuello femoral. Si el resultado es <0.17, es compatible con un choque fémoro-acetabular tipo CAM con un valor predictivo positivo del 95%, una sensibilidad del 68% y especificidad del 82%.
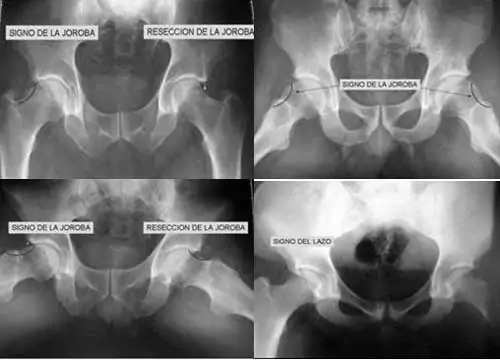
Atrapamiento tipo pinza: el hallazgo radiológico más importante es el “signo del lazo o del 8” (cross-over sign). Se trata de la superposición de las paredes anterior y posterior del acetábulo en una radiografía simple ortostática. En condiciones normales, la cabeza femoral debe estar cubierta sin que se produzcan entrecruzamiento de las paredes.
Se observará un centro de rotación de la cabeza femoral por fuera del reborde acetabular posterior (signo del muro), visible en la proyección “cross-table”, Dunn o en la axial.
Parámetros Radiológicos del Choque Femoroacetabular.
🩺 Profundidad del acetábulo RX AP:
Coxa profunda: límite medial de la cabeza femoral traspasa la línea ilioisquiática
Coxa no profunda: no traspasa este límite
🩺 Inclinación acetabular RX AP: Ángulo de Tönnis, informa sobre la oblicuidad del cotilo.
-Valor normal 10º +-2º
-Displasias generalmente mayor de 20º
-Negativo o próximo a 0º posible atropamiento tipo “pincer”.
🩺 Cobertura de la cabeza femoral RX AP y falso perfil de Lequesne.
-Angulo de Wiberg, cobertura superior de la cabeza femoral y cuyo valor debe ser = 25º
-Angulo de Lequesne, normal = 20º, si < alteración estructural.
🩺 Versión acetabular RX AP:
-Inclinación neutra, la parte anterior del acetábulo cubre 1/3 de la cabeza femoral, y la pared posterior aproximadamente 1/2 de la cabeza.
-Acetábulo anteverso: la línea del margen anterior acetabular no cruza sobre la línea que corresponde al margen posterior.
-Acetábulo retroverso: cruce de líneas. Signo del cruce o del 8”.
-También indica acetábulo retroverso la prominencia de la espina isquiática.
🩺 Esfericidad de la cabeza femoral RX AP:
-Esférica o anesférica.
🩺 Situación del centro de la cabeza RX AP:
-Lateralizada. Distancia cabeza-línea ilio-isquiática >10 mm.
-No lateralizada. = 10 mm.
🩺 Congruencia Todas las proyecciones:
-Congruente o incongruente.
🩺 Grado de coxartrosis de la clasificación de Tönnis Todas las proyecciones.
-Grado 0: ausencia de signos de artrosis,
-Grado 1: aumento de la esclerosis de la cabeza femoral y del acetábulo, leve estrechamiento de la interlínea articular.
-Grado 2: pequeños quistes en la cabeza o en el acetábulo, estrechamiento de la interlínea moderado y moderada pérdida de esfericidad de la cabeza.
-Grado 3. Grandes quistes en la cabeza femoral y en el acetábulo, severo estrechamiento de la interlínea articular, importante pérdida de esfericidad de la cabeza o presencia de necrosis femoral.
🩺 Unión cuello-cabeza y off-set cervico-cefálico.
Proyecciones laterales.
– Aspecto de la unión cabeza-cuello. Simétrico, disminución off-set y prominente.
– Índice de off-set cabeza-cuello femoral”: Si <0.17, es compatible con un choque fémoro-acetabular tipo CAM
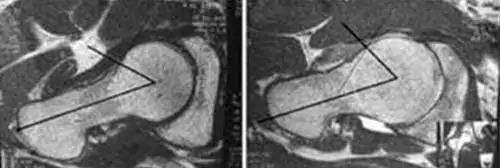
-Angulo alfa. Normal < 50º y que con valores >42° puede indicar una deformidad cervicocefálica.
☑️Resonancia magnética (RMN): es la prueba complementaria que aporta más información para el diagnóstico. La realización de cortes oblicuo-axiales siguiendo el eje del cuello permite visualizar las roturas degenerativas del labrum, los quistes paralabrales y la presencia de gibas óseas en la transición cabeza-cuello.
☑️La artrorresonancia con gadolinio detecta lesiones no apreciables con la RMN convencional en caso de sospecha clínica. En las proyecciones axiales radiológicas, los cortes de TC o los cortes oblicuo-axiales de RMN podemos medir el ángulo alfa descrito por Nötzli. Identifica el punto en el que el grosor del cuello femoral sobrepasa el radio de la cabeza femoral. Este ángulo se obtiene trazando una circunferencia que sigue el perímetro del eje de rotación de la cabeza femoral. En el punto donde dicha circunferencia contacta con el borde anterior del cuello femoral, se traza una línea dirigida al centro de la cabeza femoral.
Esta línea y el eje cervical forman el ángulo alfa, que en caderas normales es inferior a 50º. En presencia de mecanismos tipo CAM el ángulo está aumentado. La asociación de un ángulo alfa aumentado, lesiones del labrum anterosuperior y lesiones del cartílago acetabular anterosuperior se ha considerado patognomónica de lesión por choque femoroacetabular tipo CAM.
☑️ Tomografía axial computarizada (TAC): la realización de cortes coronales, transversales y sagitales ayuda a precisar los estadios degenerativos de Tönnis.
Es de utilidad en la medición de la anteversión-retroversión acetabular, aunque algunos autores cuestionan el método idóneo para su cálculo. La representación tridimensional es útil para la planificación preoperatoria, para medir el ángulo alfa y obtener una mejor representación de los contornos óseos.
Tratamiento del síndrome femoroacetabular. ¿Cómo se cura el choque o atrapamiento femoroacetabular?.
En muchos pacientes, dependiendo de la edad, tiempo de evolución, actividad o grado de molestia no será necesaria la cirugía.
El tratamiento del atrapamiento femoroacetabular mediante fisioterapia, modificación de los ejercicios, deporte o posturas, trabajo de estabilización lumbar, pélvico y las infiltraciones con ácido hialurónico, plasma rico en plaquetas o con suero autólogo condicionado, proporcionarán el alivio necesario para evitar una operación de recuperación larga y no siempre cierta.
Estas infiltraciones permiten reducir el dolor, mejorar la función, mejorar la lubricación de la cadera y pueden ayudar a evitar la cirugía o a acelerar la recuperación de la misma, que suele llevar meses, en muchos casos.
Se pueden hacer en la consulta con anestesia local, sin estudio preoperatorio, en el tiempo de una consulta, y el paciente se va caminando a hacer su vida normal. Si no se maneja el ecógrafo hay que hacer la infiltración en el quirófano de un hospital, bajo control de rayos-x.
En los últimos 15 años se ha tratado e indicado la operación para reducir el dolor y la limitación en pacientes jóvenes y para intentar retrasar o preservar el desarrollo de artrosis de la cadera.
Lamentablemente, este segundo punto no se ha conseguido y en cada vez más numerosos estudios se ve que hay un porcentaje de pacientes que empeora, en los que se acelera el desarrollo de la artrosis o en los que la artroscopia de cadera no consigue evitar la colocación de una prótesis en los años siguientes a la primera operación.
Esto es algo similar a lo que los metaanálisis demuestran con la cirugía del ligamento cruzado anterior, que permite prevenir fallos de la rodilla, pero no ha demostrado, 30 años después de su popularización, que se frene el desarrollo de artrosis de aquellos pacientes que se lo rompieron, tanto si se lo operaron luego como si no lo hicieron.
Cuando son pacientes jóvenes, idealmente menores de 45-50 años, con limitación con la vida normal, limitación de la movilidad, y que no responden a las infiltraciones, puede estar indicada la cirugía de remodelación, para corregir la deformidad del fémur y del acetábulo y reparar el labrum acetabular, cuando sea posible.
La cirugía puede hacerse mediante un mini-abordaje anterior, mediante artroscopia o mediante la luxación segura de la cabeza femoral.
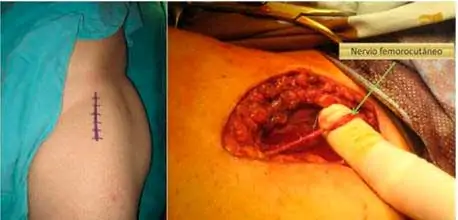
Para tratar el síndrome femoroacetabular con cirugía, realizamos un abordaje anterior, descrito por Ribas y Cols, se realiza el acceso a la cadera siguiendo los siguientes pasos.
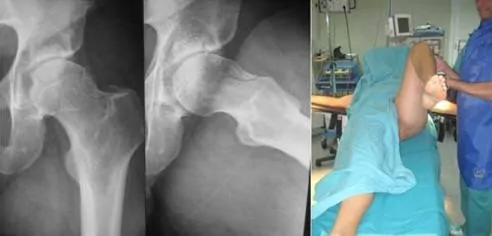
Ejemplo de un paciente de 28 años con dolor de caderas por choque fémoroacetabular tipo CAM. Tiene limitación de la movilidad, principalmente en flexión y rotación interna.
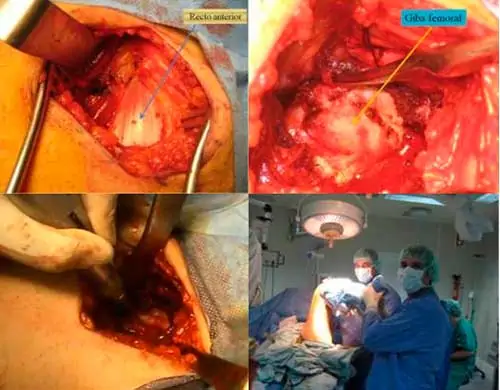
Se realiza un abordaje anterior entre el sartorio y el tensor de la fascia lata, identificando y preservando la rama lateral del nervio femorocutáneo.
Se identifica el recto anterior, se abre la cápsula articular, se expone la cabeza del fémur en la región donde se encuentra la deformidad o giba y se reseca esta mediante fresas de alta velocidad, hasta conseguir que no choque con el acetábulo.
Se repara el labrum mediante una sutura con un anclaje. Resultado final con importante mejoría en la movilidad de la cadera izquierda.
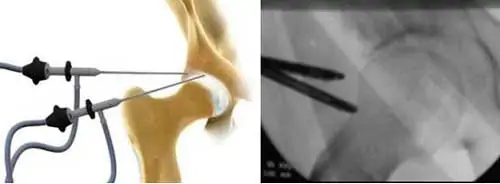
Tratamiento con artroscopia del síndrome femoroacetabular.
La cirugía artroscópica de cadera es un procedimiento habitual en cada vez más instituciones en el mundo.
Las indicaciones de este procedimiento aumentan a medida que se adquiere más experiencia.
Gracias a la artroscopia de cadera se han identificado lesiones, como roturas de labrum y lesiones condrales y de ligamento redondo, que pueden contribuir a la génesis de artrosis en la cadera.
También se han transformado técnicas de cirugía abierta de cadera a técnicas artroscópicas, como en el caso del pinzamiento femoroacetabular.
Se sabe que el pinzamiento femoroacetabular puede contribuir al desarrollo de artrosis de cadera.
La cirugía artroscópica de cadera tiene escasa utilidad en el tratamiento de la artrosis formalmente establecida y sólo se debe utilizar en casos con cambios degenerativos mínimos en pacientes jóvenes.
En caso contrario los pacientes requerirán la implantación de una prótesis articular en los 2-3 años posteriores a la artroscopia.
Mediante la artroscopia de cadera podemos:
- Extraer cuerpos libres de la cadera.
- Valorar lesiones del labrum (rodete que envuelve la articulación).
- La causa del atrapamiento fémoro-acetabular.
- Lesiones del ligamento redondo.
Osteoplastia para el Atrapamiento o Choque Femoroacetabular.
La osteoplastia para tratar el síndrome femoroacetabular es un procedimiento más agresivo porque se luxa completamente la articulación de la cadera y se realiza, previamente, una osteotomía del trocánter mayor.
Consiste en realizar un “remodelado” de la zona prominente de la unión del cuello femoral con la cabeza para evitar el choque.