Graves Pérdidas Óseas en Prótesis de Cadera.
Prótesis de Cadera y Graves Pérdidas Óseas.
En la cirugía de revisión de prótesis de cadera por graves pérdidas óseas, el primer objetivo del cirujano es restituir el centro de rotación y la biomecánica de la articulación. De esta manera obtendremos una cadera estable y mantendremos la función de la extremidad.
A largo plazo, el objetivo de las operaciones de cadera con pérdidas óseas es la restitución de esa masa perdida.
Pese a conocer los patrones de osteólisis se asume que la radiografía convencional infravalora las pérdidas óseas. Con las proyecciones axiales puede aumentar un 46% la valoración de zonas radiolucentes. Pese a ello el cirujano ha de realizar una reclasificación intraoperatoria del defecto óseo por lo que necesita sistemas de reconstrucción versátiles.
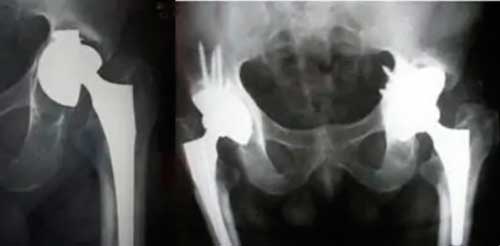
Se consideran defectos masivos acetabulares aquellos con: afectación mayor del 50% del área del acetábulo, distorsión grave del mismo, daño de las columnas o discontinuidad pélvica.
Estos defectos suponen un límite para la fijación de los cotilos con recubrimientos porosos convencionales, que requieren más del 50% de contacto con hueso nativo viable para garantizar su incorporación.
Durante décadas, estos defectos se han tratado mediante cajas antiprotrusión, convencionales o a medida, combinadas con aloinjerto en partículas o estructural.
Sin embargo, la falta de fijación biológica con las cajas antiprotrusión convencionales condiciona un alto % de complicaciones y fracasos mecánicos a medio y largo plazo (25%-80%) y la falta de versatilidad intraoperatoria y de disponibilidad de las cajas a medida ha impedido su uso generalizado.
Los aloinjertos estructurales permiten la restitución de la masa ósea y dan soporte mecánico inicial pero, para evitar los fracasos tardíos debidos a la falta de integración de los aloinjertos estructurales, estos han de protegerse con cajas antiprotrusión en aquellos casos en que más del 50% del cotilo se apoya en el aloinjerto.
Por todo ello han de buscarse alternativas: mejores diseños con versatilidad intraoperatoria y soluciones biológicas aceleren la incorporación del injerto óseo. Estos incluyen los cotilos compuestos o recubiertos por los nuevos metales porosos y la aplicación de injertos y sustitutos óseos que favorezcan los fenómenos de osteogénesis, osteoinducción y osteoconducción.
Los recubrimientos porosos se empezaron utilizar en artroplastia de cadera en 1971, por Galante y cols y se desarrollaron en los años 60-70. En el objetivo final, que es conseguir la fijación biológica de los implantes, influyen principalmente los siguientes factores:
1- Estabilidad inicial,
2- Material biocompatible con tamaño de poro 100-400 µm,
3- Contacto adecuado entre hueso viable e implante.
Con los cotilos con recubrimientos porosos convencionales se obtienen supervivencias = 90% a 10 años pese a que se estima que el área de incorporación en cotilos con recubrimiento poroso es del 35% y con un volumen de ocupación del recubrimiento poroso = 12% puede ser suficiente.
Por lo tanto, se estaba infrautilizando el potencial biológico de fijación e incorporación ósea.
Esto implica limitaciones con estos materiales y diseños que, sobre todo, se manifiestan en cirugía de revisión y, de forma determinante, en los defectos masivos acetabulares.
Por lo tanto, si conseguimos un área mayor de incorporación del recubrimiento poroso y una incorporación más predecible del injerto o sustituto óseo estaremos optimizando el potencial biológico de fijación y aumentando las posibilidades de éxito de nuestra reconstrucción.
Estos objetivos pueden conseguirse con el manejo correcto de los nuevos metales porosos y los nuevos diseños y con el uso correcto de los injertos y sustitutos óseos.
El tantalio o metal trabecular tiene una elevada porosidad (70-80%), bajo módulo de elasticidad, similar al de hueso subcondral, y un elevado coeficiente de fricción, lo que le confiere una gran capacidad osteoconductiva, facilitando la fijación biológica.
biológica e incorporación de los aloinjertos. Estas consideraciones, aunque la experiencia es menor, serían válidas para otros recubrimientos con metales porosos, Titanio poroso en diferentes estructuras.
Los límites, generalmente aceptados, de contacto con otros sistemas con recubrimientos porosos podrían ser menores en el caso del metal trabecular, u otros nuevos metales porosos, debido a su elevada fricción y porosidad, facilitando la estabilidad inicial, la fijación al hueso remanente y la incorporación ósea, que a medio plazo será la que proteja la reconstrucción.
Tratamiento de las graves pérdidas óseas en artroplastia de revisión de cadera.
✴️⚕️ Cajas antiprotrusión convencionales.
Su principio es una estabilización mecánica inicial, puenteando zonas de pérdida ósea y redistribuyendo las cargas sobre un área de contacto mayor, mientras se produce la incorporación del injerto óseo.
Entre sus ventajas figuran el precio, la disponibilidad y la maleabilidad para adaptarlas al defecto. Entre sus desventajas están la ausencia de recubrimiento poroso para fijación biológica, las aletas maleables que pueden predisponer a rotura del implante, contribuyendo a la elevada tasa de fracasos mecánicos a corto y medio plazo, y los tamaños fijos que limitan la adaptabilidad al hueso remanente.
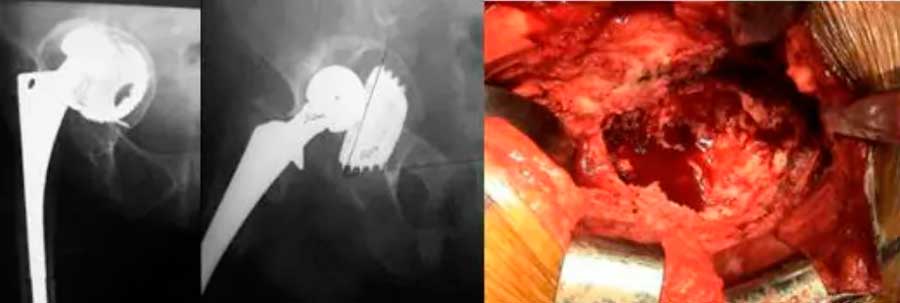
Defecto acetabular reconstruido con aloinjerto en partículas y caja antiprotrusión atornillada proximal y distalmente.
✴️⚕️ Cajas antiprotrusión a medida.
Suponen una alternativa a las anteriores. Ofrecen la posibilidad de fijación biológica (tienen recubrimiento poroso) y al ser más rígidas pueden conseguir una buena estabilidad inicial. El precio, la falta de disponibilidad inmediata, la falta de versatilidad intraoperatoria y el que la mayor parte del defecto óseo se rellena con metal y no con hueso son motivos que explican por qué el uso de estos implantes no se ha popularizado.
✴️⚕️ Aloinjertos estructurales.
Aunque sirven de injerto óseo y de soporte mecánico inicial los aloinjertos estructurales, en los casos en que más del 50% del acetábulo ha de apoyarse en el aloinjerto, han de protegerse con una caja de reconstrucción para prevenir las altas tasas de fracasos tardíos debidas a la falta de incorporación o al colapso. Las dificultades técnicas y de disponibilidad de estos aloinjertos han contribuido a reducir su uso.
✴️⚕️ Aloinjerto en partículas.
Las ventajas del autoinjerto o del aloinjerto en partículas han sido bien definidas en la literatura. Las partículas de esponjosa impactadas permiten una rápida invasión vascular y una incorporación completa y uniforme.
Los factores que influyen en el proceso de incorporación son la estabilidad y arquitectura del injerto, el contacto con el hueso nativo y la vascularización del mismo.
La revascularización, incorporación y remodelamiento del injerto en partículas tiene el beneficio adicional de incrementar la superficie de contacto entre el implante y el hueso, disminuyendo las fuerzas sobre el implante y minimizando las tasas de fallo mecánico.
Las formas de utilización del aloinjerto en partículas son: en combinación con cajas antiprotrusión convencionales, como parte de las técnicas de impactación usando mallas de reconstrucción y polietilienos cementados (X-Change, Stryker) y con los nuevos metales porosos.
A largo plazo la restitución de la masa ósea es el principal objetivo.
Su consecución se relaciona con la supervivencia del implante a corto y medio plazo.
Los “signos de incorporación radiológica” no deben ser confundidos con la integración biológica, pues esta podría ocurrir más tarde que aquella. Los aloinjertos estructurales se incorporan de manera incompleta, irregular y lenta.
Si esta es insuficiente el injerto estructural podría fracturarse y fallar la reconstrucción, lo que explicaría las altas tasas de fracasos mecánicos a corto y medio plazo con ellos y la necesidad de protegerlos con dispositivos antiprotrusión en los casos de defectos masivos.
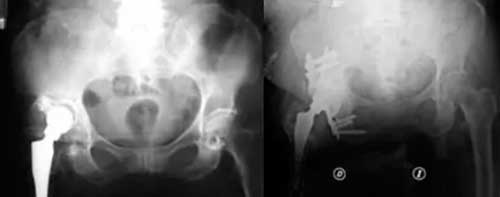
Arriba, defecto acetabular reconstruido con aloinjerto en partículas y caja antiprotrusión atornillada proximal y distalmente.
A la derecha, Defecto masivo acetabular tratado con impactación de injertos
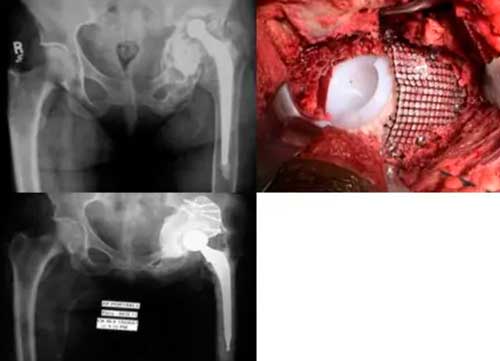
Materiales porosos en el tratamiento de las graves pérdidas óseas de cadera.
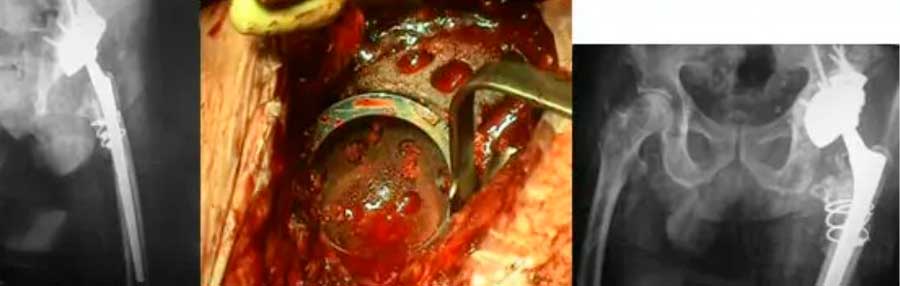
Las cajas de metal trabecular permiten fijación mecánica inicial y fijación biológica posterior en un intento de mejorar la supervivencia del implante a largo plazo.
Con el uso de materiales porosos como el Tantalio, conocido como “metal trabecular”, se requiere una menor superficie de contacto con el hueso remanente para conseguir estabilidad inicial e incorporación, reduciendo la necesidad de aloinjertos estructurales y sus complicaciones.
El tantalio tiene una elevada porosidad (70-80%), frente al 30-50% de los recubrimientos habituales de titanio o cromo-cobalto, bajo módulo de elasticidad, similar al de hueso subcondral, y un elevado coeficiente de fricción (40%-75%) superior a los recubrimientos porosos convencionales, lo que le confiere una gran capacidad osteoconductiva, facilitando la fijación biológica.
Es biocompatible y facilita la incorporación ósea y la formación de hueso dentro de sus trabéculas en un mayor porcentaje que con otros recubrimientos porosos.
El bajo módulo de elasticidad permite una transmisión de cargas más fisiológica. Además tiene excelente resistencia a la corrosión y la ventaja de crear menor efecto protector de cargas y un patrón de remodelación ósea más normal.
Debido a estas propiedades el límite del 50% de contacto hueso-implante necesario para conseguir la fijación biológica con los sistemas de reconstrucción y los recubrimientos porosos habituales, podría ser menor con las nuevas cajas modulares de metal trabecular, haciendo la protección con dispositivos antiprotrusión menos necesaria.
Debido a estas propiedades el límite del 50% de contacto hueso-implante necesario para conseguir la fijación biológica con los sistemas de reconstrucción y los recubrimientos porosos habituales, podría ser menor con las nuevas cajas modulares de metal trabecular, haciendo la protección con dispositivos antiprotrusión menos necesaria.
Estos sistemas incorporan cuñas, aumentos y cotilos con recubrimiento de estos nuevos metales porosos sobre esqueletos convencionales de titanio (T-MARS, Zimmer; Regenerex, Biomet; Tritanium, Stryker; Stiktite, S-Nephew) o como material puro (completamente realizados en estos materiales).
Debido a esta modularidad estos sistemas son más versátiles, permiten optimizar el contacto con el hueso nativo y solucionar defectos óseos diversos.
Las cuñas modulares actúan como aloinjertos estructurales, sin el riesgo de reabsorción de estos, facilitan la incorporación del injerto en partículas y proporcionan soporte mecánico.
Problemas teóricos son la corrosión y el fallo mecánico en la interfaz de los aumentos y el cotilo hemisférico, que cuanto más defecto se rellene con los aumentos menos espacio queda para la restitución ósea y que en caso de revisión esta puede ser muy difícil.
Los resultados publicados, en casos con defectos masivos acetabulares, utilizando el metal trabecular son alentadores, pero no existen resultados a largo plazo.
TABLA 1. PROPIEDADES DE LOS METALES POROSOS
• Elevada porosidad: 60-85%
• Bajo módulo de elasticidad, entre hueso cortical y subcondral: minimo efecto protector de cargas
• Elevado coeficiente de fricción, mayor estabilidad inicial
• > volumen crecimiento óseo y área: hasta 80% de la superficie porosa
• > resistencia mecánica entre interfaces que recubrimientos convencionales
• Osteoconductores
Con los nuevos metales porosos el límite de contacto hueso nativo-cotilo necesario para incorporación ósea es inferior al 50%, aumentando las posibilidades de éxito y de fijación biológica en los defectos masivos acetabulares y reduciendo la necesidad de dispositivos antiprotrusión.
La necesidad de reconstrucciones complejas combinadas (soporte mecánico y biológico) ha de reevaluarse bajo el conocimiento de este límite.
Discontinuidad pélvica y graves pérdidas óseas.
La discontinuidad pélvica es una pérdida de integridad o de continuidad entre la hemipelvis inferior y la hemipelvis superior considerando el acetábulo el centro de las mismas.
Esta entidad suele ocurrir por osteólisis, en pacientes con artroplastia total de cadera, por exceso de fresado o colocación de componentes sobredimensionados que favorezcan una fractura de estrés o por lesiones traumáticas repetitivas.
Mas raramente puede ocurrir por una fractura acetabular durante la cirugía en una artroplastia de cadera o por una fractura acetabular no consolidada que requiera una artroplastia total de cadera.
En la serie de la clínica Mayo representaba el 0.9% de todas las revisiones de cadera. Entre los factores de riesgo se han postulado el sexo femenino, la pérdida ósea masiva, la artritis reumatoide y la radioterapia sobre la pelvis.
La discontinuidad pélvica constituye una entidad particularmente compleja en la cirugía reconstructiva de cadera, con elevadas tasas de complicaciones, para la que no existen soluciones quirúrgicas uniformes.
Restituir la masa ósea y la biomecánica articular y mantener la función de la extremidad resulta especialmente complejo por la conjunción de problemas mecánicos y biológicos.
La revisión de la literatura sobre discontinuidad pélvica refleja varios problemas importantes:
A- La variedad de clasificaciones de los defectos óseos acetabulares.
B- La variedad de instrumentales y sistemas de reconstrucción disponibles.
C- Pocos estudios con número limitado de casos y ausencia de estudios prospectivos.
D- Falta de consenso sobre el mejor tipo de injerto (algunos autores defienden el uso de aloinjertos estructurales y otros defienden el aloinjerto en partículas esperando una incorporación más rápida y predecible).
E- El alto porcentaje de complicaciones quirúrgicas y fracasos mecánicos.
F- Falta de definición de criterios clínicos y radiológicos específicos para definir el éxito clínico y radiológico.
La discontinuidad pélvica puede definirse como la pérdida de hueso en la columna anterior y posterior, afectando a la continuidad de la hemipelvis superior e inferior.
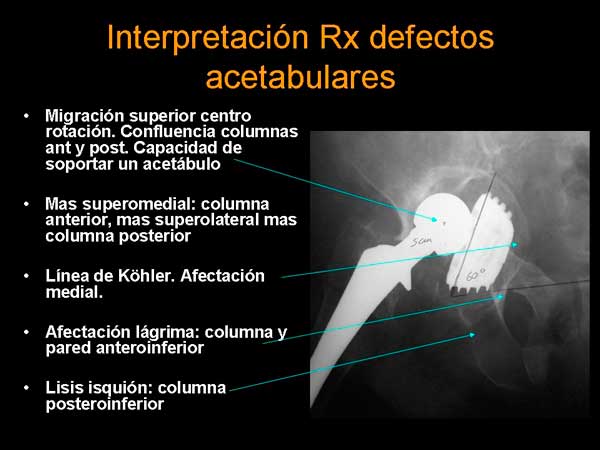
Se puede identificar en las radiografías preoperatorias como una línea de fractura visible o un defecto óseo que incluye las dos columnas del acetábulo, o como un desplazamiento medial o rotación de la hemipelvis superior con respecto a la inferior que se apreciaría como una interrupción de la continuidad de la línea de Köhler o una asimetría en la radiografías AP del foramen obturador en ausencia de alteraciones previas.
En ocasiones la radiografía subestima la pérdida ósea y la discontinuidad pélvica no es evidente hasta que el acetábulo ha sido desbridado y expuesto quirúrgicamente.
Otra dificultad añadida es la variedad de clasificaciones existentes.
El pronóstico y el tratamiento pueden variar dependiendo de la gravedad de la pérdida ósea asociada a la discontinuidad o en casos de discontinuidad por fractura iatrogénica o fractura de estrés no diagnosticada.
La clasificación de Paprosky, una de las más utilizadas, no tiene un epígrafe específico para la discontinuidad pélvica pero trata de cuantificar la pérdida ósea.
Las clasificaciones de la AAOS y de Gross son más descriptivas respecto al tipo y localización de la pérdida ósea y tienen subclasificaciones para cuantificar esta.
Estas clasificaciones incluyen un epígrafe específico para la discontinuidad pélvica.
📌 ARTÍCULOS PARA ESPECIALISTAS EN CIRUGÍA DE CADERA
☑️ Defectos masivos acetabulares
☑️ Desartrodesis de cadera Técnica Quirúrgica Avalada por la AAOS.
☑️ Discontinuidad pélvica
☑️ Graves pérdidas óseas
☑️ Injertos y Sustitutos óseos para restituir la pérdida de hueso alrededor de una cadera
▶️ TÉCNICAS QUIRÚRGICAS DE PRÓTESIS DE CADERA
☑️⚕️ Técnica Extracción Polietileno Revisión Prótesis Cadera
☑️⚕️ Técnica Espaciadores Articulados de Cadera
Gracias por compartir: