Artrosis Tratamientos y Medicamentos.
Artículo escrito y verificado por el especialista en traumatología Dr. Villanueva.
🕰️ Tiempo de lectura: 17 minutos
La Artrosis.
La artrosis es una alteración o destrucción de la estructura del cartílago y el hueso subcondral que se produce por alteraciones mecánicas y biológicas. (Ver causas, síntomas y tipos de artrosis aquí).
Los tratamientos de la artrosis parecen responder en edades tempranas y en fases más precoces de la enfermedad.
Es conocido que la artrosis se tolera muy bien en pacientes jóvenes, durante muchos años, con alguna limitación por temporadas o según el esfuerzo realizado (como nuestro supercampeón Rafael Nadal con su escafoides artrósico o roto).
Objetivos del tratamiento de la artrosis.
Los objetivos en el tratamiento de la artrosis son:
✅ Aliviar el dolor.
✅ Mejorar la capacidad funcional.
✅ Evitar la progresión de la enfermedad. Representa el fututo del tratamiento de la enfermedad pero es la parte menos conseguida del tratamiento.
✅ Por las peculiaridades del grupo de edad que padece artrosis lo primero a la hora de prescribir un tratamiento es saber:
▶️ ¿Cómo es el paciente?: edad, comorbilidades y la medicación actual concomitante.
▶️ ¿Cómo es la artrosis?: hay que valorar el grado de incapacidad, los tratamientos previos administrados, su eficacia y valorar el estadio radiológico de la enfermedad.
¿La artrosis tiene cura?.
Algunos tratamientos, como los protectores de cartílago, las terapias biológicas, el suero autólogo condicionado, el plasmar rico en plaquetas o los nuevo ácidos hialurónicos; tienen una gran capacidad. Es posible que en los próximos años pudieran mostrar una capacidad efectiva para enlentecer la evolución de la artrosis; aunque a día de hoy no podemos afirmarlo con rigor científico.
Sin embargo, todos estos tratamientos de la artrosis son capaces de modular el curso de la enfermedad o la respuesta o repercusión clínica. De esta manera conseguimos que nuestros pacientes mantengan la función en su articulación, tengan poco dolor y mantengan sus vidas activas muchos mas años.
Esto es particularmente significativo en las edades medias de la vida, cuando estas artrosis, cada vez mas frecuentes, provocadas por el deporte, operaciones previas, accidentes o por fracturas, no limiten la capacidad de nuestros pacientes. Así pueden permanecer o estar útiles hasta edades mas avanzadas: la sexta o la séptima década de la vida, cuando sí que puede que necesiten cirugía para la artrosis.

Tratamiento de la artrosis.
Como hemos dicho, no hay un tratamiento efectivo para la artrosis en el momento actual. Ni para prevenirla, ni para tratarla.
Los tratamientos para la artrosis actuales consisten en una combinación de tratamientos farmacológicos y no farmacológicos, para controlar el dolor y mejorar la función.
Hablaremos, a continuación, de los tratamientos sin y con medicamentos siguiendo la siguiente clasificación:
- Tratamiento sin medicamentos
- Tratamiento con medicamentos generales para tratar los síntomas de la artrosis
- Tratamiento con medicamentos intraarticulares (infiltraciones) para los síntomas de la artrosis
- Tratamiento con infiltraciones de células madre, plasma rico en facotres de crecimiento o suero autólogo para los síntomas
- Tratamiento farmacológico para el control de la evolución o desarrollo de la artrosis.
En la artrosis, los tratamientos o terapias y medicamentos y las investigaciones van dirigidas a:
✅ La reparación y regeneración del cartílago
✅ Terapias que abordan el hueso subcondral. El hueso subcondral es donde nace el cartílago y también absorbe las cargas que este le transmite. La deformidad del hueso subcondral representa un fenotipo de artrosis, con deformidad de la articulación, alteración biomecánica y es causa de dolor, limitación funcional y progresión de artrosis.
✅ Terapias para control de la inflamación. Son terapias dirigidas a bloquear las citoquinas relacionadas con la inflamación, como la interleucina 1 y 6 (IL1 e IL6), además del factor de necrosis tumoral alfa TNF-α, pero no han confirmado su efectividad en la progresión de la enfermedad. Un ejemplo, de uso extendido, es el suero autólogo condicionado.
La condición inflamatoria de la articulación induce la alteración del fenotipo de condrocitos, favoreciendo su destrucción.
Algunas terapias génicas en investigación incluyen la administración de vectores de virus para bloquear los receptores de la inflamación en pacientes con artrosis o para modificar la expresión de genes que codifican las proteínas inflamatorias en los condrocitos y en la membrana sinovial.
✅ Terapias para control del dolor. Tratamientos con anticuerpos intentan bloquear los receptores del dolor o el factor de crecimiento nervioso para, de forma indirecta, mejorar el dolor en el paciente con artrosis.
✅ Las terapias dirigidas al control del síndrome metabólico (obesidad, dislipemia, hiperglucemia e hipertensión) podrían, de forma indirecta, afectar a la progresión de la artrosis.
Algún estudio demostraba que la administración de un antidiabético, junto a antiinflamatorios, reducía las tasas de prótesis al cabo de 10 años, frente a los pacientes que sólo recibían antiinflamatorios.
Otros medicamentos que tratan aspectos del síndrome metabólico, como las estatinas para reducción del colesterol no han demostrado esta asociación.
Artrosis tratamiento sin medicamentos.
▶️ Los tratamientos no farmacológicos de la artrosis incluyen la pérdida de peso y el ejercicio aeróbico, que son fundamentales incluso en pacientes con síndrome metabólico (obesidad, dislipidemia e hiperglucemia e hipertensión), asociado a aumento de la tasa de artrosis.
El ejercicio, el deporte ha demostrado beneficios para la salud global, como la salud ósea, cardiovascular, mejorar la acción de la insulina y el estado psicológico.
Además, puede aumentar la estabilidad y flexibilidad de las articulaciones, reducir el dolor, mejorar la capacidad funcional y la independencia, por lo que se considera una primera línea de tratamiento.
Con el deporte, se liberan endorfinas, las llamadas “hormonas del placer” que aumentan el umbral de dolor, pero la actividad física vigorosa puede aumentar el riesgo de lesiones articulares y de estructuras como meniscos, ligamentos, y cartílago articular.
Artrosis tratamiento farmacológico y medicamentos.
Los medicamentos para la artrosis pueden modificar los síntomas, disminuir el dolor y mejorar la función, la rigidez, pero ninguno ha conseguido modificar el curso de la enfermedad.
– Medicamentos generales: comprenden los analgésicos, antiinflamatorios (AINES) u opioides. Los AINES pueden tener efectos secundarios adversos sobre el riñón, gastrointestinal y el sistema cardiovascular. Los llamados condroprotectores intentan modificar la progresión de la enfermedad, como los suplementos de glucosamina, condroitina, diacereína o colágeno hidrolizado.
– Medicamentos intraarticulares: incluyen la administración de corticoides, que pueden dar efectos secundarios sistémicos en pacientes con diabetes o con hipertensión; de ácido hialurónico, de plasma rico en factores de crecimiento, de suero autólogo condicionado y las células madre.
Medicamentos generales para los síntomas de la artrosis.
Entre ellos encontramos desde los más tradicionales como el paracetamol a los más novedosos en el campo del dolor como los inhibidores selectivos de la COX-2.
1.- Paracetamol para la artrosis: Es el fármaco inicial para el tratamiento de la artrosis; es el primer peldaño terapéutico, debido a su eficacia, su escasa asociación con efectos secundarios graves y su escasa interacción con otros tratamientos. Su nivel de evidencia científica para el alivio de los síntomas es 1B. Su dosis es de 3-4 gramos por día.
2.-Antiinflamatorios no esteroideos (AINES) tradicionales para la artrosis: Poseen poder analgésico y antiinflamatorio. Se asocian al paracetamol cuando éste fracasa. Deben ir acompañados de un protector gástrico en pacientes de riesgo. Pueden dar efectos secundarios sobre la mucosa gástrica, el riñón, la función renal, la homeostasis vascular y la función plaquetaria. Se indican en casos de dolor moderado. Su nivel de evidencia en cuanto a la eficacia en el alivio de la sintomatología es 1 A.
3.- Inhibidores selectivos de la COX-2 para tratar la artrosis: Únicamente inhiben la COX-2 (ciclo-oxigenasa 2) que es la mediadora de la inflamación, del dolor y de la fiebre, efectos que son los que realmente queremos eliminar cuando tomamos un antiinflamatorio. No interaccionan con la agregación plaquetaria. Los beneficios respecto a los AINES tradicionales son: mayor rapidez de acción, efecto duradero con una sola toma al día, lo que facilita el cumplimiento, efectividad similar en comparación con dosis altas de AINES tradicionales (indometacina, diclofenaco) en cuanto a alivio del dolor y la inflamación.
Su efectividad es similar a las dosis altas de AINES tradicionales (indometacina, diclofenaco) en cuanto a alivio del dolor y la inflamación. El nivel de evidencia científica en cuanto a la eficacia en el alivio del dolor, la inflamación o la rigidez es 1B.
4.-Analgésicos opiáceos para el tratamiento de la artrosis: Su uso se recomienda como tercer escalón terapéutico, cuando el paracetamol y los AINES no son eficaces o son mal tolerados por el paciente. Su nivel de evidencia es 1B.
5.- Tratamiento de la artrosis con corticoides intra-articulares: Son las llamadas “infiltraciones”. Inhiben la síntesis de IL-1B y el factor de necrosis tumoral en las zonas donde se inyectan. Estas moléculas son los mediadores de la inflamación dentro de la articulación. Los corticoides reducen la inflamación limitando la liberación de citokinas y facilitan la remisión de la clínica. La indicación ideal es la afectación clínica moderada-grave de una articulación que no mejora con el tratamiento habitual. Su eficacia está comprobada. A esta técnica le acompaña una leyenda negra pero su efectividad no tiene discusión, y como cualquier otra medicación requiere no abusar ni en la dosis ni en el número. Se pueden poner 3 infiltraciones, separadas entre si una o dos semanas y repetirlo dos veces al año. Su nivel de evidencia es 1B.
No está demostrado que necrose el cartílago de las articulaciones ni lo destruya si se siguen las pautas correctas de administración.
Vídeo ¿Cómo se trata la artrosis?.
Infiltraciones para los síntomas de la artrosis.
Los medicamentos generales intraarticulares o infiltraciones para el tratamiento de la artrosis incluyen la administración de corticoides, que pueden dar efectos secundarios sistémicos en pacientes con diabetes o con hipertensión; de ácido hialurónico, de plasma rico en factores de crecimiento, de suero autólogo condicionado y las células madre.
1. Tratamiento de la artrosis con corticoides intrarticulares Inhiben la síntesis de IL-1B y el factor de necrosis tumoral en las zonas donde se inyectan. Estas moléculas son los mediadores de la inflamación dentro de la articulación. Los corticoides reducen la inflamación limitando la liberación de citokinas y facilitan la remisión de la clínica.
La indicación ideal es la afectación clínica moderada-grave de una articulación que no mejora con el tratamiento habitual. Su eficacia está comprobada.
A esta técnica le acompaña una leyenda negra pero su efectividad no tiene discusión, y como cualquier otra medicación requiere no abusar ni en la dosis ni en el número.
Se pueden poner 3 infiltraciones, separadas entre si una o dos semanas y repetirlo dos veces al año. Su nivel de evidencia es 1B.
No está demostrado que necrose el cartílago de las articulaciones ni lo destruya si se siguen las pautas correctas de administración.
2. Las infiltraciones de ácido hialurónico (AH) para la artrosis. Proporcionan beneficio sin los efectos adversos sistémicos asociados con los corticosteroides y con resultados positivos sobre el dolor y la función. Reducen el consumo de analgésicos y retrasan la cirugía de prótesis. Con los AH de última generación se ha visto un efecto muy positivo de estimulación de la producción de ácido hialurónico endógeno (el del propio paciente) y reducción de la inflamación.
Infiltraciones con terapias génicas para los síntomas de la artrosis.
Entre estas, las más frecuentes incluyen el plasma rico en plaquetas (PRP) o plasma rico en factores de crecimiento (PRFC, es lo mismo que el PRP) y el suero autólogo condicionado.
▶️ El PRP o PRFC se prepara en 20-30 minutos en la consulta y se inyecta en la articulación. Normalmente se hacen tres sesiones. Se extrae la sangre, como para un análisis, se centrifuga, se separa la fracción donde están las plaquetas, donde se concentran los factores de crecimiento y se infiltra.
▶️ El suero autólogo condicionado tiene un proceso de elaboración más sofisticado, lo que hace que no se haya extendido tanto su uso. Se saca toda la sangre en una sola sesión y se prepara durante 7-8 horas. El suero autólogo lleva, además de los factores de crecimiento, anticuerpos que bloquean algunos mediadores de la inflamación en tendones y articulaciones.
Las terapias autólogas provocan mejoría del dolor, rigidez y función, estimulan la microrreparación (no la regeneración) del cartílago y reducen la inflamación. Aunque su uso está muy extendido, la falta de respuesta uniforme y duradera con estas terapias hace que se busquen nuevas alternativas, como la aplicación combinada de PRP, en la articulación y en el hueso subcondral.
▶️ Las terapias regenerativas con células madre (que no hay que confundir con las terapias autólogas de la sangre) no han alcanzado la evidencia científica deseada. De casi 150 estudios en marcha se han publicado menos de un tercio y menos de una decena con resultados clínicos. Son series de muy pocos pacientes y con seguimientos pequeños, 2-3 años. Su aplicación frecuente, en la práctica clínica, va muy por delante de la evidencia científica publicada y demostrada.
Los resultados, en situaciones de desgaste o artrosis moderada, empiezan a ser promisorios, con mejorías clínicas, en un 60-85% de los casos, transcurridos 3- 6 meses desde la infiltración; más lentas cuanto peor está la rodilla, No suponen un rejuvenecimiento articular, ni frenan la artrosis, cumplen una función antiinflamatoria y de mejoría clínica y micro-reparaciones, pero no un verdadero rejuvenecimiento de los tejidos.
Las células madre cultivadas consisten en sacar grasa o sangre y enviarla a un banco de cultivo de células. Al cabo de unas semanas se las envían multiplicadas al hospital y al cirujano para que las inyecte en la articulación. Las células madre no cultivadas consisten en sacar sangre de su cresta iliaca o de la grasa de la tripa, centrifugarlas e inyectar las células en la articulación, en una sola sesión, en quirófano.
Tratamiento farmacológico para el control de la evolución de la artrosis.
El efecto analgésico de estos fármacos se puede prolongar durante 3 a 6 meses tras suspender el tratamiento. Es lo que se llama efecto “carryover”.
No comienzan a hacer efecto analgésico de forma inmediata, por lo que para evitar su abandono por falta de eficacia, es necesario mantener durante las dos o tres semanas iniciales, el tratamiento analgésico correspondiente.
Aunque aún no se ha reconocido la capacidad de modificar el curso de la enfermedad artrósica, retrasándola o frenándola, hay estudios que apuntan en esta dirección. Se ha visto que grupos de pacientes que toman durante años estos medicamentos, frente a grupos control que no lo hacen, mantienen la estructura articular en mas del 80% de los casos, sin progresión del pinzamiento articular u otros signos de la artrosis. Son condroitin sulfato, glucosamina, dicacereína o el ácido hialurónico intraarticular. Todos ellos cuentan con un nivel de evidencia/recomendación de 1 A y 1 B. La mayoría de estudios coinciden en que a medio-largo plazo disminuyen el dolor y la rigidez en las articulaciones artrósicas y de ellas, la más beneficiada es la rodilla.
–Condroitin sulfato: estimula la síntesis de los componentes de la matriz, gracias al aumento de los proteoglicanos y del ácido hialurónico. Además, disminuye la actividad metabólica de los condrocitos, inhibiendo los enzimas los degradan sus proteínas. Se ha demostrado eficaz (nivel de evidencia categoría 1A de eficacia y seguridad según la EULAR) en el tratamiento de la artrosis de una o más articulaciones, mejorando la sintomatología. No se ha reconocido aún la capacidad de modificar el curso de la enfermedad artrósica, por lo que los estudios futuros se encaminan hacia esta posibilidad.
–Glucosamina: estimula a los condrocitos y la síntesis de proteoglicanos, inhibiendo de forma indirecta a las enzimas proteolíticas. Su eficacia es igual o superior en cuanto al alivio del dolor que algunos antiinflamatorios, con una menor incidencia de efectos secundarios y el mantenimiento de su eficacia durante al menos dos meses tras la suspensión del fármaco. Su nivel de evidencia respecto a la mejoría de la sintomatología es 1 A según la EULAR, recomendando ampliamente su uso.
–Diacereína: inhibe la interleukina 1, en TNF alfa y del nisotriol. También es eficaz a la hora de aliviar la sintomatología en la artrosis; hay otros estudios que han evidenciado un enlentecimiento en la progresión del estrechamiento del espacio articular en pacientes con coxartrosis. Su nivel de evidencia científica respecto a la mejoría clínica es 1B de la EULAR.
–Ácido hialurónico intra-articular: se sabe que en la artrosis, hay un descenso del ácido hialurónico, por lo que su reemplazo puede asociarse a una mejoría de la sintomatología. Su vida media dentro de la articulación varía entre 24 horas y 2 semanas. Entre sus potenciales ventajas se incluyen:
Disminuye la fricción de la articulación y constituye una barrera biomecánica por su viscoelasticidad.
Efecto antiinflamatorio y analgésico.
Modula el comportamiento celular intraarticular y actúa sobre la membrana sinovial.
El ácido hialurónico mejora la función, la rigidez y el dolor en las articulaciones artrósicas. Su nivel de evidencia científica en cuanto a la mejoría clínica es 1B según la EULAR.
Cirugía para la artrosis.
▶️ Tratamiento con cirugía de la artrosis. La cirugía puede consistir en la limpieza o desbridamiento artroscópico, diferentes formas de auto o aloinjerto de cartílago o cultivo de condrocitos. Estas técnicas están indicadas en lesiones focales y aisladas, no cuando existe un desgaste generalizado, una artrosis establecida.
En los casos muy evolucionados las prótesis son una realidad con excelentes resultados y supervivencias superiores al 90-95% a 20-25 años, y un porcentaje muy bajo de complicaciones o malos resultados. Sin embargo, siempre se considera una opción final.
Artrosis de rodilla operación.
🩺 La artroscopia está indicada en casos con cuerpos libres (fragmentos de menisco o cartílago sueltos en la articulación), sinovitis hipertrófica, osteofitos (picos de hueso de la artrosis) dolorosos, roturas meniscales en pacientes con artrosis degenerativa que no responde a las medidas conservadoras.
🩺 La artroscopia no está indicada en pacientes que tienen dolor sin asociar bloqueos o pseudo bloqueos, fallos, pacientes obesos, con lesiones asociadas de los ligamentos o con pérdida de movilidad, flexo de 15º o flexión menor de 90º o si los síntomas se controlan con el tratamiento médico y rehabilitador.
Entre los factores de mal pronóstico también se incluyen la edad avanzada o la presencia de síntomas durante años, las deformidades angulares importantes (piernas torcidas según lo explicado), las enfermedades inflamatorias con depósito de cristales (ej. pseudogota) o la artrosis muy avanzada.
🩺 La osteotomía se realiza en casos con afectación preferente de un compartimento (por ejemplo una parte de la rodilla), estando las demás relativamente sanas.
Son contraindicaciones absolutas para hacer una osteotomía correctora las siguientes:
- Dolor difuso no específico
- Dolor de la rótula o de la articulación rótula-fémur como problema principal del paciente
- Inestabilidad grave o moderada de los ligamentos
- Meniscectomía o artrosis del compartimento teóricamente sano, sobre el que se va a desviar el peso
- Enfermedad inflamatoria
- Expectativas del paciente no realistas
Son contraindicaciones relativas las siguientes:
- Edad de 60 años o mayor
- Pérdida del rango de movilidad de la rodilla
- Obesidad
- Artrosis grave generalizada
- Subluxación tibiofemoral
Los resultados con la osteotomía oscilan, en las series clínicas, entre el 50% y el 90%, a los 10 años entre el 30% y el 80%, dependiendo de los autores y del grado de corrección conseguido con la operación. El resto del porcentaje supone que ha sido necesario hacer una prótesis.
Las complicaciones potenciales del tratamiento quirúrgico de la artrosis en la prótesis de rodilla son: daño vascular, enfermedad tromboembólica, síndrome compartimental, fractura intra-articular, daño nervioso, insuficiente corrección, pérdida de movilidad…etc., similar a la prótesis.
Con la osteotomía el paciente no puede apoyar en unas semanas, al menos de forma total, a diferencia de la prótesis.
La prótesis de rodilla es la última operación y probablemente la osteotomía no va a evitar su realización, sólo va a contribuir a diferirla.
Es una operación con elevados porcentajes de éxito y excelentes resultados clínicos. El problema es que las complicaciones, sobre todo la infección, si se producen, pueden ser más graves o difíciles de tratar.
Sus resultados son más predecibles y reproducibles que los de la osteotomía. Los pacientes caminan, apoyando, desde las 48 horas aunque han de seguir un periodo de rehabilitación durante 4-6 semanas. Los resultados a 15-20 años varían. En pacientes jóvenes (menores de 55 años) pueden oscilar entre el 85%-100% a 15 años y el 80%-98% a 20 años, excluyendo grupos de riesgo como pacientes con enfermedades inflamatorias.
La prótesis permite tratar de una vez todas las partes afectas de la rodilla, la zona externa, interna y la articulación de la rótula con el fémur.
📓 Saber mas sobre la cirugía de rodilla y prótesis de rodilla
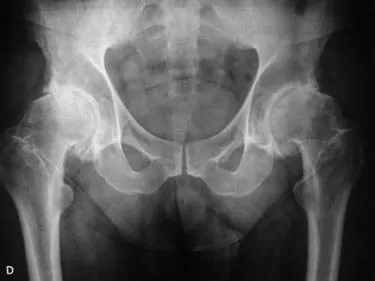
Artrosis de cadera y rodilla
IR A:
▶️ Artrosis ¿Qué es?, causas y síntomas
▶️ Tratamiento del cartílago con artrosis
▶️ ARTROSIS: LA EPIDEMIA DEL SIGLO XXI.
Parte I: Evitar la Artrosis, ¿Es posible?.
Parte II: Artrosis y Fenotipos. ¿Cuál es el futuro?
Gracias por compartir:
