Prótesis de Cadera en el Paciente Anciano.
La Prótesis de Cadera en el Paciente Anciano.
La operación de cadera en pacientes ancianos solía representar la mayor parte de los procedimientos de cirugía electiva prótesis de cadera.
Ahora, la tasa de prótesis en pacientes adultos jóvenes, ha ido subiendo, pero el grupo entre 60-80 años sigue siendo el más numeroso.
La cirugía ortopédica de cadera en adultos mayores y ancianos trata de una cirugía encaminada a mejorar la calidad de vida, eliminando el dolor o recuperando la función perdida.
Se considera una de las cirugías más exitosas y seguras, y no existe actualmente límite de edad, “per se”, para la indicación quirúrgica. La edad en sí misma no es una enfermedad, aunque hace que estas sean más frecuentes o más prevalentes.
La artroplastia total ya sea de cadera o rodilla, las articulaciones más frecuentemente sustituidas, constituye un alivio eficaz y duradero para aquellos pacientes aquejados de artrosis en un estadio avanzado.
Debido a la mayor longevidad de nuestros mayores, y a que cada vez se alcanzan edades avanzadas en mejores condiciones, el porcentaje de pacientes mayores de 80 años e incluso de 90 va en aumento cada día. Esto hará que también se incrementará el número de personas que se conviertan en candidatos para una prótesis total de cadera o de rodilla.
Prótesis de Cadera en Pacientes Mayores. Magnitud del Problema.
La OMS espera que, en la próxima década, en muchos países desarrollados, el porcentaje de población mayor de 65 años supere al de menores de 18.
Según el INE (Instituto Nacional de Estadística), se considera ‘paciente anciano’ aquél mayor de 65 años, sin embargo, clasifica en tres grupos en función de la edad: entre 65-74 años, 75-84 años y por encima de 85 años, siendo este definido como ‘paciente muy anciano’.
El segmento de población que más va a ver incrementado su número en los próximos años es este último, junto con el adulto joven, por los estilos de vida, los traumatismos deportivos o las secuelas de los accidentes.
En España, suponen casi el 20 % de la población y a ellos se destina más del 70% del gasto farmacéutico.
En la actualidad, en Europa hay alrededor de 15 millones de personas mayores de 80 años, y se estima que:
➡️ entre 1-3% de las personas mayores de 65 años van a necesitar una prótesis de cadera o rodilla para aliviar el dolor y la discapacidad.
➡️ 15 de cada 10.000 personas de edad comprendida entre 80 y 84 años requerirá una prótesis total de cadera;
➡️ el 9,7 de cada 10.000 entre 85 y 89 años y
➡️ el 4.9 por cada 10.000 personas de más de 90 años precisará una artroplastia total de sustitución.
Estas cifras van a incrementarse en el futuro con toda seguridad, con un crecimiento que se espera sea exponencial para la artroplastia de rodilla y menor para la de cadera, tanto primaria como cirugías de revisión.
Además, este grupo tiene mayores tasas de ciertas complicaciones, como la infección o la luxación. Esto se agrava porque las expectativas de aumento de la infección, en los próximos 15-20 años, son preocupantes.
¿Está recomendada la prótesis de cadera en ancianos?.
Si, en principio, la cirugía de prótesis de cadera se recomienda en ancianos tanto como en un adulto joven.
Para saber si está recomendada o indicada la prótesis de cadera en pacientes ancianos; bien sea de una prótesis electiva o de un recambio de la misma; debe responder a las siguientes cuestiones:
1- ¿Se puede mejorar la calidad de vida del paciente anciano o muy anciano que acude a nuestra consulta?
2- ¿Qué actividades de la vida diaria realiza el paciente y cuales debería o le gustaría hacer?.
Debemos recordar que las patologías degenerativas de cadera y rodilla son causa de sintomatología invalidante en el 20% de la población mayor de 55 años, llegando a provocar una gran discapacidad en la cuarta parte de ellos.
3- ¿Cuáles de las limitaciones funcionales del paciente son reversibles con una operación?. Antes de establecer la indicación quirúrgica se han debido agotar todas las medidas conservadoras como las higiénico-dietéticas, posturales, medicación oral e intraarticular y el tratamiento rehabilitador.
4- ¿Qué entorno y soporte familiar tendrá el paciente tras el alta hospitalaria? Debemos valorar las posibles causas que puedan demorar el alta de estos pacientes.
5- ¿Cuáles son las complicaciones médicas y quirúrgicas inherentes a estos procedimientos y la relación coste-beneficio?.
6- ¿Podemos hacer la cirugía?. Tenemos la experiencia, el equipo multidisciplinar, los cuidados necesarios para hacer la operación con las máximas garantías?.
Es conocida la seguridad y la efectividad de la artroplastia de cadera en el paciente anciano en cuanto al alivio del dolor y la mejora en la calidad de vida de estos pacientes.
Sin embargo, hay muy pocos estudios que comenten las complicaciones relacionadas con este grupo de edad.
Entre estas se encontrarían: si las operaciones son coste-efectivas, cual es la función esperable tras la operación o cual la esperanza de vida tras la cirugía.
Contraindicaciones médicas de la prótesis de cadera en la 3ª Edad.
Las contraindicaciones médicas de una cirugía de cadera en personas mayores tenemos:
☑️ Deterioro funcional severo no sólo atribuible a la enfermedad osteoarticular (neurológicas, circulatorio, oncológico, funcionales). Esto podría aumentar la incidencia de complicaciones tanto al ingreso como al alta. Esta es una contraindicación importante, el mal estado del paciente.
☑️ Complicaciones médicas que supongan un riesgo vital importante (ASA IV o V). Se deberá valorar en la consulta de anestesia.
Las comorbilidades previas, salvo mejor criterio anestésico, no contraindican la cirugía protésica de cadera en ancianos al no haber un vínculo directo entre las enfermedades previas y las posibles futuras.
Sí debemos prestar atención a aquellas funciones y órganos en estado más precario e intentar prevenir cualquier posible complicación, del riñón, del corazón, por ejemplo por anemia o falta de hidratación.
Contraindicaciones quirúrgicas de la prótesis de cadera en la 3ª Edad.
Entre las contraindicaciones quirúrgicas ante una intervención de cadera en la 3ª edad están:
✅ Infecciones activas, ulceras crónicas en las piernas, inmunodepresión que pueden incrementar la incidencia de complicaciones postquirúrgicas. Esta es absoluta.
✅ Insuficiencia circulatoria periférica arterial severa. Ulceras circulatorias.
✅ Deformidad extraarticular asociada que condiciona la necesidad de cirugías de corrección previas o posteriores a la artroplastia.
✅ Deterioro severo de articulaciones vecinas que comprometa el resultado final o dificulte en grado sumo la dificultad para realizar la técnica.
✅ Alteraciones del tono muscular, o de la coordinación neuromuscular,que supongan un potencial riesgo de luxación en el caso de prótesis de cadera o dificultad en la movilización en la de rodilla.
Expectativas en prótesis de cadera en personas mayores.
En los últimos años la mejoría de las técnicas de anestesia, el progreso de las unidades de reanimación, los protocolos de analgesia y las mejoras quirúrgicas, como los implantes de última generación o los procedimientos mínimamente invasivos, han contribuido a aumentar el número de operaciones en pacientes de mayor complejidad o riesgo.
Si a esto añadimos el aumento de la esperanza de vida de los pacientes, hace que los más longevos reclamen estas técnicas para aliviar su dolor.
Si una artrosis de cadera o de rodilla es el factor limitante que está haciendo perder calidad de vida a un paciente mayor (viajar, caminar, jugar con sus nietos, hacer ejercicio, ser independiente para ir a la compra o al banco o al médico…), y el resto de las articulaciones y órganos están bien el alivio será enorme y el paciente puede recuperar su autonomía y no necesitar la ayuda de la familia o de terceras personas.
Otro aspecto prioritario, en estos casos, es conocer el apoyo familiar o institucional en el momento del alta y en el periodo de recuperación.
Sin embargo, la mejoría funcional, el rango de movilidad, la estabilidad de la prótesis y el grado de satisfacción puede ser menos exigente en este grupo de edad que en otro grupo más joven, debe ser la correspondiente para su grupo de edad y, a veces, su situación basal y la función previa pueden ser peores que en pacientes más jovenes
Muchos traumatólogos son reticentes a operar a este grupo de edad por las complicaciones potenciales.
El especialista deberá analizar y discutir con el paciente y con sus familiares las indicaciones y las contraindicaciones, absolutas y relativas, de la artroplastia total de cadera y rodilla primaria en el paciente muy anciano (>85 años) o de los casos de revisión; también la morbilidad y la mortalidad.
En cualquier caso, es importante decir que muchos estudios sobre pacientes mayores se refieren no a años, sino a años ajustados por calidad de vida. Y es que no se trata de vivir de cualquier manera por no asumir un riesgo que, en la mayoría de los casos, con las precauciones correspondientes, es poco mayor que en pacientes jóvenes.
Establecer expectativas correctas es fundamental para que el resultado se vea como un éxito y no como un fracaso. La situación global del paciente no va a mejorar mucho si, tras mejorar la función de la rodilla o de la cadera, el corazón, la circulación, o artrosis en la espalda o en otras articulaciones impiden sacar todo el rendimiento deseado a la nueva prótesis.
Unidades médicas multidisciplinares para operaciones de cadera en la tercera edad.
Las enfermedades degenerativas son cada vez más prevalentes, así como el aumento en la edad de los pacientes que requieren una prótesis de cadera o de rodilla.
Su repercusión económica en las sociedades desarrolladas es muy importante, por lo que se han postulado diferentes estrategias para la optimización de los recursos disponibles, sin olvidar el principal factor, el humano.
Un problema importante son las fracturas del anciano, bien por caída o la fractura previa que termina en caída.
Son pacientes mayores, con un deterioro mayor que aquellos también ancianos, con artrosis que les invalida, pero que sufren una caída o una fractura por traumatismo.
En este grupo de personas mayores, con fractura de cadera, una de las soluciones pasa por la creación de unidades médicas multidisciplinares y altamente especializadas de artroplastia de cadera para pacientes ancianos compuestas por traumatólogos, rehabilitadores, geriatras y fisioterapeutas.
Los objetivos de estas unidades son:
✅ Informar tanto al paciente como a sus familiares sobre la intervención, el tiempo de ingreso hospitalario, el tratamiento rehabilitador intrahospitalario y al alta, los traslados, el periodo de recuperación…
✅ Valorar las expectativas del paciente y de sus familiares ante la intervención y prever y corregir cualquier posibles problema relacionado con el retorno a su domicilio cuando se haya concluido la estancia hospitalaria.
✅ Detectar precozmente problemas funcionales o psicosociales que pudieran originar retrasos del alta hospitalaria.
Se han postulado como factores de riesgo de dificultad para el retorno al domicilio habitual al alta hospitalaria los siguientes:
- edad > 80 años,
- sexo femenino,
- presencia de barreras arquitectónicas dentro del domicilio o en el acceso al mismo,
- ausencia de cuidador,
- presencia de dos o más enfermedades crónicas (sobre todo si una de ellas es la diabetes).
Si hay tres o más factores positivos, hay un riesgo mayor elevado de no retorno al domicilio habitual y tener que ir a una residencia o a casa de un familiar.
Según lo publicado en la literatura en las que el protocolo de tratamiento se lleva a cabo en una Unidad de Artroplastia de fracturas de cadera del anciano, el 76% de los pacientes se fueron de alta dentro de ldías establecidos para ello (entre 7 y 14 días), ya sea a su domicilio propio, o al de un familiar, o a un centro privado contratado por la familia.
El 24% ingresaron en un centro público de cuidados medios una vez superado el tiempo máximo de hospitalización para continuar su recuperación.
Es importante, en estos casos, contar con un modelo de seguimiento al alta en régimen de hospitalización domiciliaria, asegurando la continuidad asistencial en aspectos como la visita médica, la dosificación y el control de la medicación analgésica y antitrombótica, la cura de la herida quirúrgica y el tratamiento fisioterápico.
El objetivo será aumentar las capacidades del paciente anciano y su autonomía y obtener así la máxima independencia en la realización de las actividades de la vida diaria.
✅ Informar a la familia que no tiene que suplir al paciente en sus actividades sino fomentar su autonomía, salvo en las actividades de higiene que sean más complejas y supervisando las más sencillas. Se debe evitar la sobreprotección de la familia hacia el paciente.
La edad en sí misma no es una enfermedad, hace que estas sean más frecuentes o más prevalentes. La mayoría de las enfermedades que padecen los ancianos no son exclusivas o propias de su edad, también las pueden padecer los jóvenes.
Sin embargo, muchos pacientes mayores tienen disminuidas sus reservas orgánicas, los mecanismos compensadores y su capacidad de adaptación ante los cambios que aparecen con la enfermedad. El corazón mal, la vista deteriorada, entre otras enfermedades, pueden hacer que la capacidad de recuperación esté limitada.
Con mayor frecuencia que en otras etapas de la vida, la patología produce repercusiones funcionales, psíquicas y sociales en el enfermo y su entorno.
La gran mayoría de estos pacientes tienen enfermedades asociadas o comorbilidades, lógicamente de mayor importancia y número que sujetos más jóvenes.
Si bien es cierto, algunos estudios reflejan que el número de enfermedades previas no significaba una mayor estancia hospitalaria.
En otro estudio de la Clínica Mayo, Pagnano observó que los problemas preoperatorios más frecuentes eran hipertensión arterial, anemia y cardiopatías de diferentes etiologías.
Concluyó que aquellos órganos o funciones que estaban alteradas previamente debían ser vigilados estrechamente en el postoperatorio, pero no hubo relación entre las complicaciones médicas aparecidas en el postoperatorio inmediato y las que el paciente sufría con anterioridad a la cirugía.
En nuestra práctica diaria y en todo lo reflejado en la literatura, los pacientes son valorados de forma preoperatoria por el anestesista según el criterio de la American Society of Anesthesiology (ASA).
En las series más numerosas, la mediana de las puntuaciones fue de 3 (2-4) sobre una escala de 1 a 5 y la mediana de comorbilidades preoperatorias fue de 2.5.
Diferente es, como se ha señalado, la elección de una prótesis de cadera en un paciente mayor, con artrosis, pero que no tiene un deterioro orgánico que le lleve a una caída y una fractura aguda.
Wurtz en su estudió sobre artroplastia de cadera en pacientes mayores de 80 años, no apreció un incremento de las complicaciones médicas postoperatorias relacionadas con las preoperatorios y el % de ellas tras la cirugía fue similar al grupo de pacientes entre 60 y 70 años.
Es decir, en los pacientes mayores con artrosis de cadera, no por fractura, la colocación de una prótesis tiene excelentes resultados y mínimos riesgos, como en los pacientes más jóvenes.
Prótesis Electiva total de prótesis de cadera en pacientes ancianos.
Las que se describen a continuación son aspectos que influyen en la elección de la prótesis de cadera en personas mayores.
Son aspectos relacionados con:
- la técnica quirúrgica,
- la estancia hospitalaria,
- complicaciones quirúrgicas, médicas, mortalidad,
- resultado funcional y evaluación.
☑️ Técnica quirúrgica prótesis de cadera en el paciente anciano.
Las que se describen a continuación son aspectos que influyen en la elección de la prótesis de cadera en personas mayores.
Son aspectos relacionados con la técnica quirúrgica, estancia hospitalaria, complicaciones quirúrgicas, médicas, mortalidad, resultado funcional y evaluación.
Los abordajes posterolaterales y el anterolateral son los más frecuentemente utilizados.
La anestesia epidural suele ser la preferida para esta operación.
No hay, según datos de la biblioteca Cochrane para afirmar que un abordaje quirúrgico es mejor que otro.
Por lo tanto, la excelencia del cirujano con un abordaje u otro es más importante que el abordaje en sí. Un cirujano no debe cambiar su abordaje por ciertas modas, cuando muchas veces las complicaciones con las curvas de aprendizaje sobrepasan los teóricos beneficios.
Si el paciente anciano tenía atrofia, cojera franca, artrosis de la columna o alguna enfermedad neurológica que afecte a la fuerza o al equilibrio, puede tener algo más riesgo de luxación, caída o cojera residual.
En los pacientes ancianos (80-90 años), si la calidad del hueso no es muy buena, el patrón oro o gold standard es usar un vástago cementado, con cemento con antibiótico para reducir la infección, asegurando una fijación sólida y precoz al hueso.
Si se puede colocar un cotilo no cementado, atornillado, puede ser una buena alternativa a colocar uno de polietileno, cementado, dependiendo de la calidad del hueso y la actividad del paciente.
No sabemos cuánto pueden vivir nuestros pacientes. Es decir, mejor hacer una prótesis híbrida, un componente cementado y otro no si la calidad del hueso lo permite, aunque también se puede hacer el cotilo y el fémur cementados.
El cotilo poroso atornillado es el más extendido en este tipo de pacientes, aunque el cementado es la opción de elección en la mayoría de los países nórdicos. Debemos recordar que la tasa de recambios de estos últimos es mayor que en los atornillados.
En pacientes que tengan mayor riesgo de inestabilidad, para prevenir la luxación, además de las medidas de control del medio (alfombras, escaleras…etc) es mejor poner cabezas de diámetro más grande (32 o 36 mm) que tienen un rango de movilidad estable algo mayor.
En casos de factores de riesgo mayor de luxación de la prótesis de cadera en pacientes mayores (ejemplo, una fractura de cadera con afectación del trocánter mayor) se debe considera poner componentes especiales antiluxación directamente, como un cotilo de doble movilidad o un cotilo constreñido.
Si ya es difícil encontrar en la literatura artículos sobre la artroplastia electiva de cadera en el paciente muy anciano, aún lo es más si hablamos de la cirugía de revisión de cadera. Y ya sabemos que, en ocasiones, no hay más solución que realizarlo para evitar condenar al paciente a la vida cama sillón y a un deterioro acelerado.
Pagnano describe una serie de 18 pacientes de edad media 91.5 años; el implante más frecuentemente usado es el cotilo atornillado y el vástago cementado (prótesis híbrida) con cabeza de 28 mm. La esperanza de vida tras la cirugía fue de 4.2 años.
Entre las principales complicaciones relacionadas con la cirugía destacan 2 fracturas peri protésicas y un caso de luxación. Ningún paciente requirió la reintervención. La escala de valoración de Harris pasó de 45 a 75 puntos y todos los pacientes caminaban tras la cirugía. doi: 10.1186/1471-2474-13-37
☑️ Estancia hospitalaria para pacientes ancianos intervenidos de cadera.
Los períodos de ingreso en el hospital para las cirugías de prótesis de cadera en el paciente anciano, en la literatura, son similares o levemente mayores a una artroplastia de cadera de pacientes de menor edad.
La media de la estancia hospitalaria ronda los 3 días en cirugía electiva de cadera en pacientes ancianos, por artrosis, secuelas de otra enfermedad, necrosis, y un poco mayores, los 10 días (7-13) en los casos de prótesis por fractura de cadera.
En las fracturas de cadera y en la cirugía de prótesis electiva en pacientes mayores es fundamental el análisis de las condiciones sociales y del entorno familiar del paciente, de cara a gestionar residencias públicas o privadas para aquellos enfermos que no dispongan de cuidadores o familiares en su domicilio o para coordinar la rehabilitación al alta.
En los países desarrollados cada vez más pacientes con fracturas de cadera son derivados, al alta, durante un periodo de unas semanas, a instituciones de cuidados medios.
☑️ Complicaciones médicas de la prótesis de cadera por fractura en la tercera edad.
Aproximadamente 1 de cada 3 pacientes va a sufrir algún tipo de complicación médica, aunque la mayoría no de riesgo vital.
Entre las más frecuentes se encuentran la desorientación y confusión postoperatoria (la más frecuente), infecciones de orina, sangrado gastrointestinal, angina de pecho, arritmia cardiaca, decúbitos o íleo paralítico.
La valoración anestésica preoperatoria y las Unidades de Artroplastia son muy útiles a la hora de ‘predecir’ qué pacientes pueden sufrir algún tipo de complicación de esta naturaleza o para evitar demoras innecesarias al alta.
Ver ventajas, complicaciones y contraindicaciones de la cirugía de prótesis de cadera.

☑️ Prótesis de cadera en pacientes mayores: complicaciones quirúrgicas.
Entre las complicaciones quirúrgicas de las prótesis de cadera en el paciente anciano más frecuentes se encuentran:
➡️ la luxación de la prótesis de cadera que va del 0 al 5%.
Woolson, afirma que hay mayor riesgo de luxación en mujeres por tener menor tono muscular y en los pacientes con algún tipo de desorden neurológico o psiquiátrico; pero concluye que los pacientes muy ancianos la mayoría son mujeres con algún tipo de desorientación o confusión intrahospitalaria, por lo que la edad de forma aislada no constituye un riesgo de luxación “per se”.
Otras complicaciones posibles son
➡️ hematomas,
➡️ fracturas peri protésicas (fracturas alrededor de la prótesis) y
➡️ lesiones nerviosas.
Todo ello en % similares a los producidos en pacientes más jóvenes.
➡️ La infección de la prótesis de cadera también puede ser algo más frecuente en estos grupos mayores de edad, por ser pacientes más debilitados, pero una buena profilaxis y el control y disciplina del equipo quirúrgico pueden reducir esta complicación casi hasta niveles de las prótesis primarias.
En pacientes mayores, el personal de enfermería es fundamental, si existe desorientación, incontinencia, para evitar contaminaciones de la herida quirúrgica e infecciones secundarias.
Ver complicaciones y contraindicaciones de la cirugía de prótesis de cadera.
☑️ Mortalidad operatoria en pacientes de prótesis de cadera mayores.
La mortalidad perioperatoria (en los primeros días o semanas tras la operación) es similar a la observada en pacientes más jóvenes.
En la serie de Pagnano en la Clínica Mayo las tasas de fallecimiento fueron del 2%, pero en otras series mayores, como las de Wurtz o la deKeisu no hubo fallecidos.
La esperanza de vida desde que el paciente muy anciano se interviene hasta que fallece es de 6 años +/- 2 años de media, en estas series.
Nuestros estudios publicados reflejan una disminución de la mortalidad intrahospitalaria, pese a un aumento de las comorbilidades en todos los grupos de edad mayores de 65 años.doi: 10.1186/1471-2474-13-37

☑️ Satisfacción del paciente anciano con su prótesis de cadera.
Más del 80% de los pacientes mayores se encuentran muy satisfechos de su cirugía de prótesis de cadera, caminando con un bastón o sin ayuda 7 de cada 10.
Los valores de las escalas de evaluación funcionales de Harris o de Charnley experimentan incrementos muy importantes respecto a la valoración preoperatoria.
Es importante conocer y aquilatar las expectativas de los pacientes y sus familiares ante la intervención y sus resultados funcionales.
Todas las series revisadas refieren que dicha intervención es coste-efectiva.
El estado de salud, el dolor y la función final pueden tardar un poco más en mejorar que los pacientes más jóvenes.
Hay una mejora de la calidad de vida a corto y largo plazo.
Prótesis de cadera en pacientes ancianos: Conclusiones.
Como resumen de este capítulo, sacamos las siguientes conclusiones sobre la prótesis de cadera en pacientes ancianos,
1.- Todas las series de la literatura coinciden en que la prótesis de cadera y de rodilla es una solución segura y fiable que mejora la calidad de vida de los pacientes ancianos.
2.- Aunque estas técnicas, en estos pacientes, no están exentas de complicaciones, éstas no comprometen el resultado final.
3.- La esperanza de vida media en un paciente muy anciano es superior a 6 años tras la cirugía, pero se espera que los avances en la geriatría, el control médico de las enfermedades y la especialización quirúrgica y de las Unidades Especializadas mejore este pronóstico. Se justifica sobradamente la operación para que estos pacientes vivan con calidad de vida 5-10 o 15 años más.
4.- Aunque la estancia media puede alargarse en relación al paciente más joven, el rango de movilidad, el alivio del dolor y el aprovechamiento del tratamiento rehabilitador es independiente de la edad del paciente.
5.-Los traumatólogos y los médicos de atención primaria debemos concienciarnos de que la prótesis de cadera o rodilla en el paciente muy anciano es un procedimiento con una relación coste-beneficio y coste-efectividad satisfactoria.
6.-La creación de las Unidades especializadas de Artroplastia y el abordaje multidisciplinar son claves para obtener mejores resultados, reducir los días de hospitalización y cumplir las expectativas de los pacientes.
7.- La edad en sí misma no es una enfermedad. Se debe valorar cada caso de forma individual y personalizar la solución al problema del paciente.
Casos reales de pacientes ancianos con prótesis de cadera.
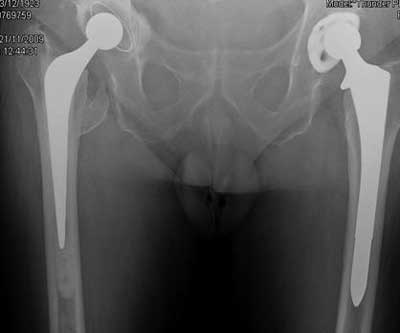
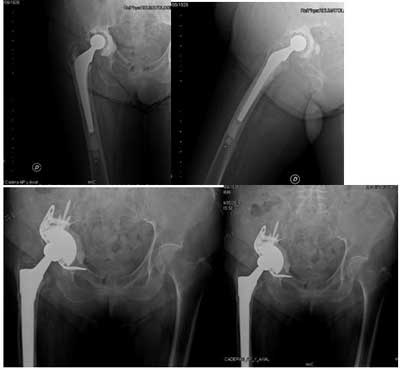
👨🔬 Caso 1 Mujer de 84 años con prótesis de cadera por aflojamiento.
Mujer de 84 años de edad con aflojamiento de prótesis total de cadera cementada.
Se recambió con una prótesis cónica monobloque de Titanio y un “cotilo-caja” o “cup-cage” de tantalio y aporte de injerto óseo.
Se le autorizó la carga parcial a los 15 días.
Se observa la calcificación de las arterias y la edad de nacimiento (esquina superior izquierda).
El sistema complejo de reconstrucción permitió el apoyo precoz mientras se incorporaba el injerto óseo, facilitando el alta hospitalaria y la autonomía de la paciente.
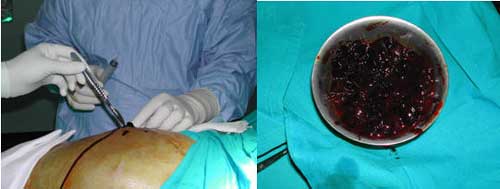
Se realiza un desbridamiento, drenaje del hematoma, toma de muestras para cultivo y cierre directo sobre drenajes.
Se mejora la recuperación y se previenen complicaciones mayores, como la infección.
👨🔬 Caso 2 Paciente de 87 años con prótesis de cadera por infección.
La derecha está desgastada pero no se ha recambiado.
Se informó al paciente pero está asintomático y vive solo.
Es independiente para todas las actividades de la vida diaria.
En este caso hay que considerar los riesgos de una cirugía electiva y, probablemente, no operar hasta el desgaste total sea la mejor solución.