Osteoporosis. ¿Qué es?. Causas y Síntomas.
IR A:
☑️ Tratamiento de la osteoporosis
Artículo escrito y verificado por el especialista en traumatología Dr. Villanueva.
🕰️ Tiempo de lectura: 7 minutos
¿Qué es la Osteoporosis?.
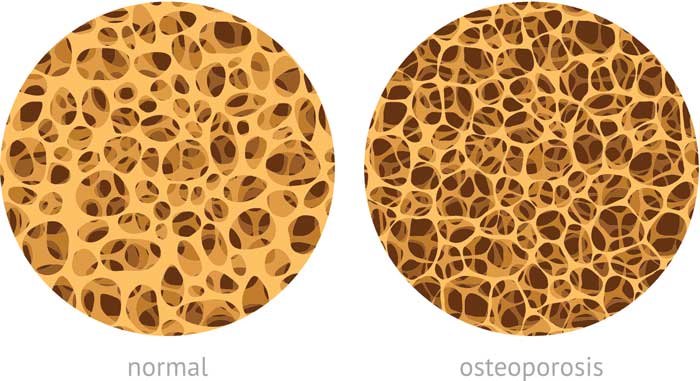
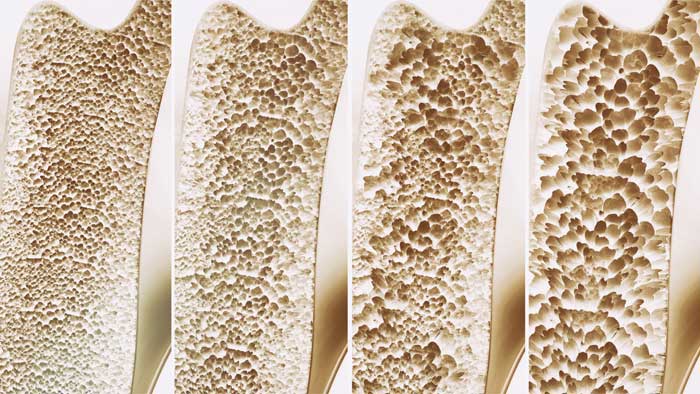
Se caracteriza por una baja masa ósea y por el deterioro en la estructura microscópica del tejido óseo.
El hueso se vuelve más frágil y aumentan las fracturas por traumatismos menores o incluso espontáneas. La mineralización del hueso es normal, pero en menor cantidad (hueso poroso).
Se estima que 1 de cada 3 mujeres y 1 de 12 hombres de más de 50 años tienen osteoporosis, con consecuencias terribles sobre la salud, el gasto sanitario y perjuicio físico y psíquico para los pacientes y sus familiares.
En España se fracturan la cadera cada año 80.000 personas. Pero eso no es todo, 720.000 pacientes se rompen alguna vértebra y 200.000 se rompen la muñeca anualmente.
En nuestro país, la prevalencia de la osteoporosis llega al 6.5% de la población, o lo que es lo mismo, 2.5 millones de personas.
En Europa, cada 30 segundos se produce una fractura por osteoporosis. El número de éstas ha aumentado de forma exponencial en los últimos años por la mayor expectativa de vida y el envejecimiento de la población y la falta de conciencia sobre este problema por las autoridades sanitarias, médicos y pacientes.
En España, el tratamiento de un paciente con fractura de cadera puede llegar a los 100.000 euros.
Lo más descorazonador de todo es que sólo el 10% de los pacientes con osteoporosis reciben tratamiento. En muchos casos, el paciente es diagnosticado cuando se le ha producido alguna fractura.
Las caídas son una causa común de fracturas cuando existe un hueso anormal, con osteoporosis.
¿Podemos detectar la osteoporosis?.
Debemos conocer los factores de riesgo de osteoporosis y tener protocolos diagnósticos para su detección precoz.
Para detectar las osteporosis se valoraran los siguientes aspectos del paciente:
-Edad: último tercio de la vida.
-Mujeres.
-Antecedentes familiares de osteoporosis.
-Haber sufrido una fractura por fragilidad >45 años. La presencia de una fractura por fragilidad como las de húmero, muñeca o vértebra aumentan el riesgo de sufrir una nueva fractura entre un 1.5 y 9.5 veces.
-Fractura de cadera.
-Fumadores > 1 paquete/día.
-Baja ingesta de calcio y vitamina D, o baja absorción de los mismos.
-Sedentarismo y escaso ejercicio físico.
-Padecer enfermedades como Parkinson, artritis reumatoide, DMID, o hipertiroidismo.
-Empleo de sedantes, tranquilizantes o antidepresivos.
-Delgadez (Índice de Masa Corporal IMC < 19).
-Menopausia antes de los 45 años.
-Tratamiento prolongado con corticoides, quimioterapia, litio, anticonvulsivantes.
¿La osteoporosis duele?.
En las fases iniciales de la enfermedad, el paciente está asintomático, no nota nada, de ahí el término acuñado como “la epidemia silenciosa”.
La exploración física puede ser normal, de ahí que estemos muy pendientes de los dos apartados anteriores para poder realizar exploraciones complementarias que nos confirmen la sospecha, iniciar un tratamiento y advertir a la paciente sobre las consecuencias de no cumplirlo y programar una revisión en un período de tiempo no prolongado y comprobar la variación del estado físico.
Si la enfermedad progresa y no la detenemos a tiempo aparece el dolor y las fracturas por osteoporosis.
El principal motivo de consulta de estos pacientes suele ser el dolor.
La localización de éste puede ser variable, aunque la gran mayoría se concentra en la espalda, sobre todo en la zona dorsal interescapular. También puede darse en las ingles, muñecas u hombros.
Fractura de muñeca o de la extremidad distal del radio por osteoporosis
La osteoporosis vertebral provoca dolor de características mecánicas (relacionado con las posturas, movimientos o esfuerzos), insidioso, irradiado a la región anterior del tórax, en ocasiones y muy incapacitante, que puede precisar de reposo en cama. Puede iniciarse tras la realización de un esfuerzo brusco, levantar un peso o simplemente estornudar. La causa suele ser la aparición de microfracturas que pasan desapercibidas en los estudios radiológicos, en asociación a contracturas de la musculatura paravertebral y artrosis.
Con frecuencia las fracturas y aplastamiento de las vértebras ocasionan una deformidad característica a nivel dorsal, como es la aparición de la cifosis dorsal (convexidad, encorvamiento o “chepa”) y la correspondiente compensación cervical y lumbar mediante una hiperlordosis (concavidad) y un abombamiento a nivel abdominal.
Si preguntamos a los pacientes o a sus familiares si han notado que ha perdido estatura; la respuesta suele ser “SÍ”.
La distancia que hay los últimos arcos costales y las crestas ilíacas (entre las costillas y las caderas) disminuye. Los cambios físicos son notables en las mujeres principalmente, observándose la pérdida de altura, la pérdida de forma en las caderas, se pierde la forma de la cintura y se vencen hacia delante, perdiéndose también la forma del busto.
Es importante fijarse en cómo caminan los pacientes, si se aprecia falta de coordinación e inseguridad al andar, si hay debilidad muscular (puede indicar que hay una falta de vitamina D), si precisa ayuda para su aseo personal y sus actividades cotidianas, si sale a la calle, usa bastón o andador, o si hay miedo a tener una caída.
No debemos olvidar que en estos pacientes puede asociarse otra enfermedad inherente a la edad como es la artrosis que puede justificar parte de la clínica antes referida. Es importante diferenciar estos aspectos para poder llegar con éxito al diagnóstico.
Pero también es muy importante destacar que muchos de estos aspectos pueden ser prevenidos o curados: la edad no es una enfermedad en si misma, aunque con la edad aumenta la posibilidad de que aparezcan algunas enfermedades (prevalencia).

Diagnóstico de la osteporosis.
En el diagnóstico de la osteporosis, tendremos en cuenta lo siguiente:
⏩ Analítica de rutina.
Las pruebas analíticas convencionales no son especialmente sensibles a la hora de confirmar el diagnóstico de osteoporosis. No hay una relación directa entre los hallazgos de ésta y el riesgo de sufrir una fractura. Sin embargo, sí es importante para descartar la presencia de enfermedades del metabolismo mineral.
Los parámetros a solicitar son: calcio, fósforo y magnesio plasmáticos.
PTH: su ascenso puede hacernos pensar en un hiperparatiroidismo primarios; en algunos casos de osteoporosis con niveles plasmáticos de calcio bajos, la PTH puede encontrarse elevada como un hiperparatiroidismo secundario.
25 hidroxivitamina D y 1,25 dihidroxivitamina D: se pueden encontrar disminuidas en pacientes fumadoras, en las que tengan una baja ingesta de vitamina D o en las que la producción renal se encuentre reducida.
Hormonas tiroideas.
Testosterona en varones: podemos descartar la presencia de un hipogonadismo.
Betaestradiol en mujeres.
⏩ Marcadores de remodelado.
Son útiles para identificar a la población con osteoporosis que presente un mayor riesgo de fractura y sobre todo para la valorar la respuesta del paciente al tratamiento con medicamentos antirresortivos y poder así monitorizar el grado de eficacia y cumplimiento del fármaco.
Están indicados sobre todo para mujeres postmenopáusicas.
Desde el punto de vista clínico, los más recomendables para valorar la formación ósea son:
Fosfatasa alcalina ósea: es una determinación de las más sensibles y específicas de la formación ósea.
Propéptido carboxiterminal del colágeno tipo 1 (PICP).
En cuanto a la resorción.
Telopéptido carboxiterminal del colágeno tipo 1 (CTX): se ha mostrado muy sensible en el estudio de la resorción de la osteoporosis postmenopáusica.
Péptido aminoterminal del colágeno tipo 1 (NTX) en orina.
⏩ Estudio con radiografías simples.
La radiografía simple es la técnica más sencilla y coste-efectiva de realizar sobre todo para el diagnóstico inicial de la fractura vertebral. Para un diagnóstico acertado se deben conjugar los hallazgos radiológicos con la exploración clínica. De esta manera algunos hallazgos o deformidades debidas a enfermedades degenerativas evitamos confundirlos con fracturas recientes.
En un paciente con sospecha de osteoporosis, es la primera prueba que hay que realizar. En las radiografías sencillas la osteopenia puede ser visible cuando la pérdida de masa ósea oscila entre el 30%-50%, lo que hace que veamos el hueso más radiotransparente (con menos calcio) de lo habitual.
La radiografía de columna, sobre todo dorsal y lumbar es la obligada a realizar en primer lugar. Para determinar si hay aplastamiento vertebral debe existir un colapso de al menos el 20% de la vértebra, ya sea de la zona anterior, de la zona media o de la totalidad de la vértebra.
Las radiolucencias (huesos con poco calcio en las radiografías) se pueden detectar en otras localizaciones como la cadera, la muñeca o el húmero proximal.
Si hay dudas con el diagnóstico mediante la radiografía simple, debemos recurrir al TAC.
⏩ Densitometría ósea.
La más usada es la densitometría ósea: DEXA. Es el mejor predictor de sufrir una fractura por fragilidad. Debemos realizarla a todos los pacientes que sospechemos de estar en riesgo de sufrir una fractura por fragilidad y en aquellos que están siendo tratados con medicamentos para la osteoporosis, como medida de eficacia del tratamiento.
Aunque es deseable tenerla, no es imprescindible para la confirmación del diagnóstico. La presencia de factores de riesgo, manifestaciones clínicas y hallazgos radiológicos son suficientes evidencias para comenzar el tratamiento.
IR A:
☑️ Tratamiento de la osteoporosis
▶️ Artrosis ¿Qué es?, causas y síntomas
▶️ Tratamiento del cartílago con artrosis
Gracias por compartir:
